 ����
����
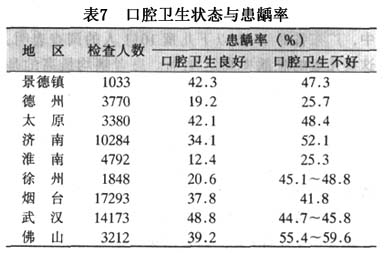
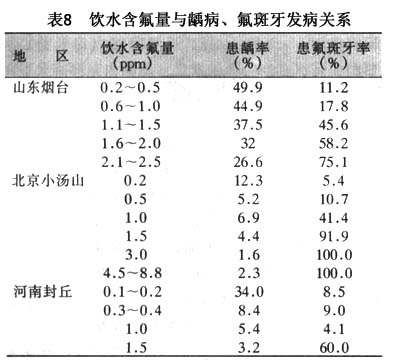
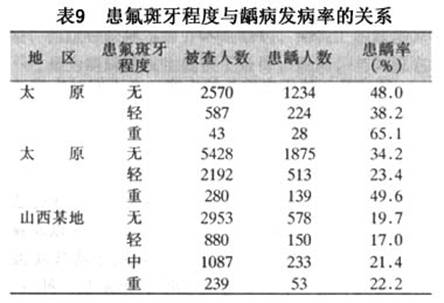
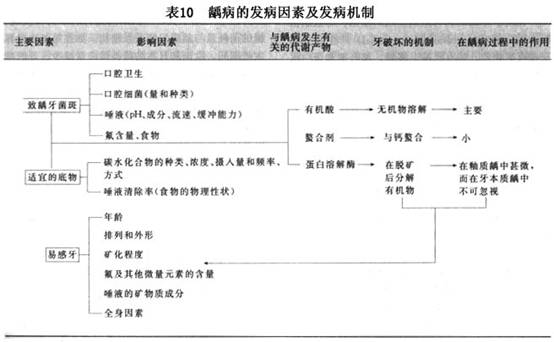
��������20����50��60�����ǻ����ѧ�ķ�չ���ر���ȣ����ѧ���о��ܵ����ѧ�ߵ����ӣ��Ա���������������ߵĹ㷺��������о���ȣ�����䳬�ṹ�Ĺ۲켰���ߺ����ﻯѧ�����ѧ�Ƶķ�չ�����Ƕ�ȣ����ʶ���˳���Ľ������м�����Ҫ�ķ��֣���Щ���ֱ�־��ȣ�������о�ʷ�ϵ���Ҫ��̱��������ǣ���ϸ����ȣ�����е����ñ��϶������ˣ�������ȣ�����е����õõ��˳�ֵ�֤ʵ���۶������ߵ������о���ʾ�˾��ߵ����ʡ��ṹ�����еĴ�л������ȣ�������ƵIJ������˺ܴ����ã��ܽ������˹�ȣģ�͡��˹�ȣģ��ģ����Ȼȣ���������������������Ȼȣ��IJ��䣬��ٽ������Ƕ�ȣ���������ص��о��Ͳ�����̵���ʶ��
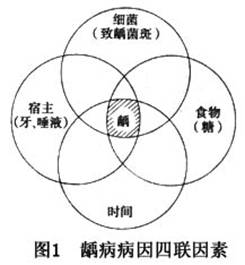
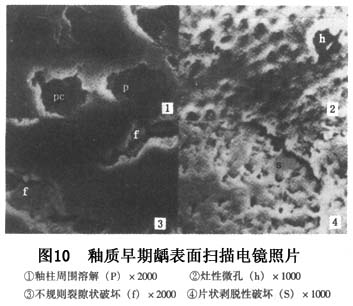
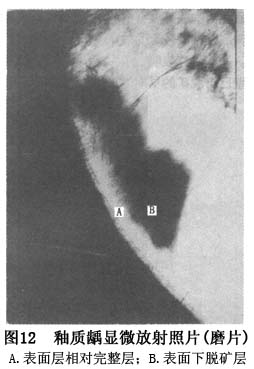
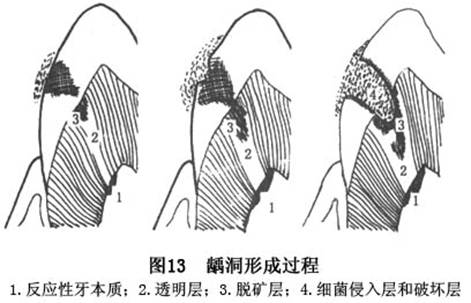
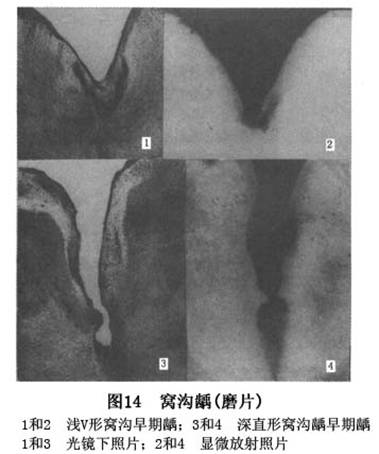
����ȣ������ѧ�о�ʷ�ϵ��ش��ּ���ز���ͷḻ��Miller�Ļ�ѧϸ��ѧ˵���ڴ˱����£�60�����Keyes��������������ۣ���Ϊȣ����ϸ����ʳ�������3�������ع�ͬ���ò����ģ�3��ȱһ���ɡ�Nikiforuk(1985)��Ϊ��3��������ȣ��������Ҫ����(primary factors)�����������(essential factors)����ȣ����������߱�������(prerequisites)��û����3������ȣ���Ͳ��ܷ�����������Ӱ��ȣ�������ٶȵ�����Ϊ��Ҫ����(secondary factors)����Ҫ���غʹ�Ҫ��������ã�������ȣ���ķ����ͷ�չ(��10)��
ȣ��һ���Լ�����Ҫ����ȣ������3�����ع��ɵĸ߶���ȣ������������������൱����ʱ�䡣3�������У��κ�һ�����صļ�������ʧ�����ᵼ�����ǹ��ɵĸ߶���ȣ�Խ��ͣ��Ӷ�ʹȣ������������ȣ�����̱���������ֹͣ���������������Newbrun(1976)�����������۵Ļ�����������ʱ�����أ������ȣ�����������������(ͼ1)��
1.���������� �������������ۻ����ڲ���֮���������һ�����ƣ����ѱ����ǹ㷺���ܡ����潫���������۵�4�����طֱ��������£�
(1)��ȣ����𤸽������ľ�����ȣ���õ�ϸ��������ȣ��(microflora with a cariogenic potential)�����ͷ���һЩ�к����ʣ����л��ᡢ���ǡ����ϼ��͵���ˮ��ø�ȣ���Щ�������������������ܽ������л��ɷַֽ��ֱ�Ӷ������ӡ����ԣ�����˵����ȣ����ȣ���ķ�������һ��������(attack factor)��û��ϸ���IJ���ȣ���Ͳ��ᷢ����
(2)ʳ�ʳ����Ϊ��������ϸ����л�ĵ��Ϊ����ϸ���ṩӪ����������ʹ���ǵ��������涨ֲ����������ֳ��ͬʱ��ʳ���е�Ӫ���ɷֱ��������պ�ͨ��ȫ������Ӱ�����ķ�������Һ�ɷ֡�
��Ӱ��ʳ����ȣ�������أ�ʳ����ȣ���Ĺ�ϵ��Ϊ���У���ʳ�����ȣ����ܶ������йء�Ӱ��ʳ����ȣ����������Ҫ������һЩ��
A.ʳ��ijɷ֣�һ����˵�����Ƕ��ʳ����ȣ��ǿ������ά�ء�ά���غͿ����ʶ��ʳ����ȣ������
B.ʳ����������ܣ�ʳ����������ܰ���ʳ���Ӳ�ȡ����ԡ������Լ��ֲڶȡ�ʳ����������������ڿ�ǻ�е��ܽ�ȡ�����ʱ�估������ĸ����йأ�������Ӱ����Һ�ķ����ٶȡ�
�������ľ�ϸʳ�����������棬������Ϳ�ǻ������ʱ�䳤����ȣ��ǿ���෴��Ӳ���ֲڵ�ʳ�ﲻ��𤸽�����棬ͬʱ�ھ����������ýϴ�ľ������̼���Һ���ڣ������������࣬����ȣ������
C.ʳ��IJ����ԣ�ʳ��IJ�����ָʳ�ﱻ������ϸ�����ú�IJ������������Ǻ���ʳ����ȣ������Ҫ��־��ʳ��IJ�������ʳ��ijɷֺ����������йء����ǵġ��������泤��ͣ����ʳ���������ǿ����������ʳ����ʹ���ߵ�pH���ӣ������������ĵ���ʳƷ�Ծ���pHӰ�첻��
������ȣ����ϵ��֤�ݣ�ʳ���У�����ȣ���Ĺ�ϵ��Ϊ���У�����˵������ϸ����ȣ�����ʻ���������ȣ�������Ļ�����
����ȣ�����в�ѧ�ĵ������ϻ��Ƕ���ʵ�鶼���֤��������ȣ������չ�о��о��������á�
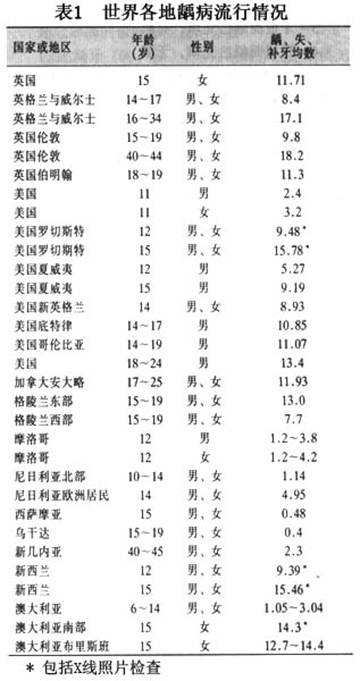
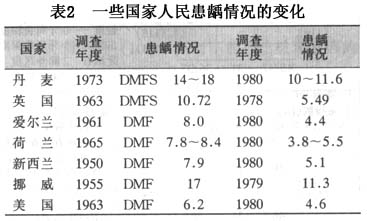
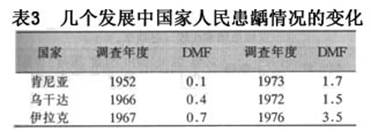
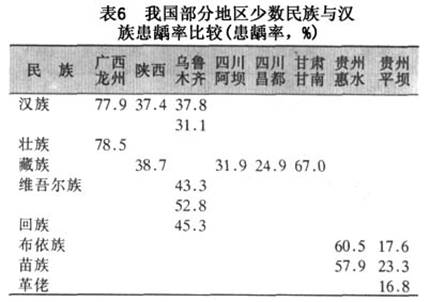
A.���в�ѧ���ϣ���ȣ�����в�ѧ���Ϸ��֣��ǵ���������ȣ��������ϵ���С����ڵڶ��������ս�ڼ䣬ŷ���ձ������Ӧ�����٣���ʱ����Ⱥ�Ļ�ȣ��Ҳ��֮�½�����ս�������ʳ�ǹ�Ӧ���ӣ�ȣ���ķ�������֮������WHO��47������12���ͯ��ȡ�����뻼ȣ����ĵ�����֣�����������DMFT�������(ͼ2)��
���⣬���Ŵ��Թ������������²��˻�ȣ����ĵ��鷢�֣����ಡ�˵Ļ�ȣ�ʺܵ͡���Ϊ�ಡ��ȱ��1-�������ȩ��ø��ʹϸ����������Ƕѻ����Ӷ������˹��ǵ����ữ���̣������Dz���ʳ�ú����ǻ����ǵ�ʳ�
B.����ʵ�飺Kite(1950)�����Ķ���ʵ��֤���������б�������ǣ�ͬʱ�������ϱ��뾭����ǻ���Ӵ���������ȣ���羭θ�ܸ�������ȣ������˵��������ȣ�������е�������Ҫ��ͨ���ֲ����ö������ģ���������Ѫ���е��Ǿ���Һ���ڻ�����;����ȣ�ķ������������á�
C.����ȣ�������е����ã�����ȣ�������е����������ھ����е����ʴ�л������أ��������ǵķֽ��л���Ǻϳɴ�л�����л������ȣ������ֱ����ء�
a.���Ͳ���ھ����������״̬�£��DZ������ڵIJ�������ã����Ͳ����л��ᣬ����������л���ѻ����γ�һ��Ũ�ȣ�ʹpH���͵��ٽ�pH���£���������ѿ�������ȣ��
b.�ϳ�ϸ����ˮ�����Զ��ǣ�������һЩ�������ǻ�ת��ø��ϸ����������Ϊ����ϳ��Ԧ�-1��3���ռ�Ϊ����ϸ����ˮ�������Ͼ��ǡ���ˮ�������Ͼ����ܴٽ�ϸ���������𤸽�������������ɣ�ʹ���������½�����ֹ�������л���������ɢ����Һ�л������ʽ�������ڣ��Ӷ�ʹ�л���������ά��һ��Ũ�Ⱥ�ʱ�䣬Ϊ���ѿ�����������
c.�ϳ�ϸ����ˮ���Զ��Ǻ�ϸ���ڶ��ǣ�����Դ���Ƿḻʱ��������һЩϸ���ܺϳ�ϸ����ˮ���Զ��ǣ�������Ǻͦ�-1��6���ռ�Ϊ�����Ͼ��ǣ�Ҳ�ɺϳ�ϸ���ڶ��ǣ�����ԭ��֧�����ۡ��������ϵϸ�����ϸ���ڵ�������ʽ������Դ����ȱ��ʱ�������ܱ�����ɵ��ǣ��ṩϸ����������ĵ�������������ԣ�����������ӳ�������ϸ�������ʱ�䡣����ʱ����ӳ�ʵ�������ӳ�������������ã��Ӷ�������ȣ�������Ļ��ᡣ
d.Ϊϸ����л�ṩ�������ǵ������������ֽ��л���̾�Ҫ�ͷų�������Ϊ������ϸ���Ĵ�л��ṩ������ͬʱ��Ϊ����ϳ����ʡ���व��ṩǰ�壬��5-�����ͪ�ǡ�4-������ǡ�
D.Ӱ������ȣ�����أ��ǵ���ȣ������ӹ���ɣ�Ȼ�����ǵ���ȣ�����ܵ��ܶ����ص�Ӱ�졣
a.�ǵ����ࣺ��ͬ����������仯ѧ�ṹ����������С��ͬ����ɢ������е�������ͬ������ȣ���в��졣һ�㣬���ǡ�˫�ǣ��������ǡ����ǡ����Ƿ���С��ˮ���Ըߣ�����������ڶ���ϸ�����ã���ȣ�Խ�ǿ�������ǣ�����ۡ��������Ӵ�������������б����ã�����ȣ�Խϵ��ǡ�˫��С��Makinin(1972)���ݲ�ͬ�������ʹ������pH���͵ij̶ȣ�������ȣ��������Ϊ�����ǣ������ǣ���ѿ�ǡ����ǡ����ǣ�ɽ�洼��ľ�Ǵ��������ǵĴ���Ʒ��������ǵ���ȣ����С��
���ڶ�����У����ǵ���ȣ����ǿ�������dz�������ǿ�⣬������Ϊϸ���ϳ�ϸ������ǵ�����������ӽṹ�е����ռ��и߶�ˮ���ԣ����ѽ�ʱҪ�ų������ܣ��������ܱ��ǻ�ת��ø���ö�
�Է��غϳɶ��ǡ�
b.�ǵ����������Ӷ���ʵ�����Ⱥ���в�ѧ���鶼������֤����ȣ�����뻼ȣ�������Զ����������������Ӷ����ӡ�
c.�ǵ�������״����ʳ��������״�����ڿ�ǻ��������ʱ���йء�һ����˵�����������ġ��ȴ����ʳ������Һ�ڿ�ǻ��ͣ��ʱ�䳤������ȣ���������ǽ���ˮ����ȣ��ǿ��
d.���ǵķ�ʽ��ʱ���Ƶ�ʣ�����ʳ�����ͨ����ǻ�������������б�ϸ�����ò�����ȣ���羭θ�ܸ��裬����ȣ����˵������Ҫͨ���ֲ����ö���ȣ��
����������ǰ���ǵ������ԽϷ��������ߣ�������������ǰ���Ƕ�����Ӱ��Ϸ��������ͼ���ǡ�˯ǰ���Ǽ���θ��Ƕ�ȣ��������Ӱ���
e.�ǵ���Һ����ʣ��ǽ����ǻ���Ϸ��ڵ���Һ��ϡ�͡��ų����˹��̽���Һ�����������ٶȣ�����Һ����ʿ���������������һ�����Ǽ��ٳ̶ȶ�ʱ��ĺ�������ʾ������Һ����Ũ���½�1mg/ml�����ʱ�䡣
�ǵ���Һ��������ǵ�������״��Ũ�ȡ���Һ�����ټ���λ�йء���Ũ�ȸߵ��Dz��ױ�������ܴ̼���Һ�������ڵ���ʳ������졣�ڿ�ǻ�IJ�ͬ��λ�������Բ�ͬ�ٶȱ�����ġ�����ǰ���������ױ���������������Һ�ٵ��ܿ����ڴ��йء�
(3)�������������صĺ�����������ȣ�������Ի��뿹ȣ���йص����ء����������������ķ���һ�������屾���ĵֿ����Ƿ����Ĺؼ�����������ȣ����ʱ��������ȣ��������ʳ������þͿ��ܷ���ȣ�����������������ĵֿ�����ͬ���ǣ����忹ȣ����Ҫ�����ڿ�ǻ�ֲ��������Ŀ�ȣ������Һ�Ŀ�ȣ����
����������ȣ���������ƻ��İ���(target)�����ԣ����Ŀ�ȣ����ȣ���ķ���ֱ����ء�
���Ŀ�ȣ����Ҫָ���Ծ�������������к���л����ĵֿ��������������Ŀ������Ϳ�ϸ��𤸽��������
A.����ȣ���ı�����ʽ�����Ŀ�ȣ��������̬�����С���ɺͽṹ��������ء���ȣǿ������������������
a.���Ľ�����̬�����У�������ƽ�������κ���������пɼ�������������ǿ�����Խ��ԣ���ֹʳ�������ϸ���������Ӷ����پ��ߵ��γɡ�����ѹ���ӵ�����������ھ��ߵij���������ȣ��
b.��ɺͽṹ���߶ȿ����ܱ���ṹ�ɽ�������������ܣ�����ϸ��𤸽��ͬʱ���߶ȿ������ر��Ǻ��п�ȣ��Ԫ�أ���F��Sr��Fe������ǿ���ʵĿ���������ʹ����ȣ�����Խ��͡�
�ơ������������Ӳ��֯����Ҫ�ɷ֣���/�ױ�ֵ������ȣ����Ⱦ���йء���/�ױ�ֵ�ߵ�����ȣ��ǿ��
���⣬����Ӳ��֯��ʯ����Ľṹ������������Ҳ�����Ŀ�ȣ���йء���ʯ������̼���κ�þ�����١�������������н�����ȣ��ǿ�����ʱ��㺬�н϶�Ŀ����ʺ�F����Ԫ�أ���̼���Ρ�þ�٣��ϱ����µĿ�ȣ��ǿ������ȣ�ƻ�;�����о�������ȣ���ǴӾ���������ṹ�ı�����λ���簼��(thylstrup�ȳ�֮Ϊ��ף�focal hole)���ѷ쿪ʼ��������������������ƻ�����һ����Ҳ�ӷ���֤�������ṹ�������Լ��̶ȶ����Ŀ�ȣ����ʮ����Ҫ�ġ�
B.����ȣ�����γɣ��������������ص㣬����ȣ�����γɷ�Ϊ�����Σ�a.�ȳ�ǰ����ȣ���Ľ�����b.�ȳ�������ȣ������ǿ��
a.�ȳ�ǰ����ȣ���Ľ����������ȳ�ǰ�����ڵķ����ƻ�����ɣ���һ������������ƽ�����̶ȸߵĿ�ȣ��ǿ�������ȳ�ǰ���γ��ˡ����仰˵������ȣ���Ľ�����Ҫ�����ȳ�ǰ��һ����˵����1��ǰ���е�������6��7��ǰ���к������ڵķ����ƻ�������ɡ�
�������ڵ���̬ȡ���ڳ���������̬�ֻ��ͳ���ϸ�������Ի��ʵĹ����Ƿ������������������������ʵij����������ʵĿ���ֱ���йء��κ�Ӱ�����ʷ����Ϳ����ض���Ӱ�����Ŀ�ȣ����
�����ʷ��������У�Ӱ�����ڷ����ƻ�����Ҫ�����У�
ȫ��Ӫ��״���������ڷ����Σ�����ĵ����ʡ�ά����(�ر���ά����A��D)�Ϳ�����(�ر��Ǹơ���)�����ڳ��������γɡ�����ϸ����������л�������㹻���Ի��ʣ�ʹ������̬�������������������������á���֮��ʹ���������Ρ�����ϸ��ή��������������̬�������Σ������������ң�������
ȫ���Լ�����һЩȫ���Լ��������ˡ��ڷ������ҡ������ܲ�ȫ�ȿ�ʹȫ���ֿ������£�Ӫ���������Ӷ�Ӱ�����ķ�����
�ֲ���Ⱦ���ֲ��ĸ�Ⱦ��ֱ�Ӹ��ź��ƻ�����ϸ���Ĺ��ܣ�����
���ʷ�����ȫ���������ĸ�Ⱦ��Ӱ����������ߵķ�����
�Ŵ����أ�����ı����������״��Ŵ����ؿ��Ƶġ����Ŀ�ȣ����һ���̶������Ŵ������йأ��Ŵ�������ȣ�������е����ÿ�����ͨ�������ṹ����ѧ��ɼ����еȷ������ã�����Ӱ������ȣ�����ԡ��Ŵ�������ȣ���Ĺ�ϵ�д���һ���о���
�������룺�о�������������������߷������������ʵĿ�����Ҫ���塣����ķ�������ʯ�γ��н�ǿ�������ķ���ʯ����������Ϊ������ͨ��Ӱ�����ϸ���Ĵ�л��Ӱ��������̬��Ȼ�������������������ɳ���ϸ���Ĵ�л�ϰ������������ԡ�
�ɴ˿ɼ��������������߷��������У���Ӫ�����á�������ȫ�������������������ķ��Ϳ��γɾ���������̬�������������к��൱�̶ȵ�����ʹ�����һ����ȣ������
b.�ȳ�������ȣ������ǿ�����ȳ��������ȳ��Ѿõ�����ȣ����ܶȽϵͣ������������ף����������ܽϸߣ��̶�Ҳ��Խϵͣ����Ը��ȳ����Ŀ�ȣ�������˵�ǽϵ͵ġ�Ȼ�������ȳ������ǻ����һֱ���������ʽ���������Һ�����㹻�ĸơ��ͷ�ʱ������������ʯ�����ʯ���γɳ��������棬�Ӷ���ǿ�������ܶȺͿ̶ȣ�������Ŀ�ȣ�������⣬һЩ����Ԫ�أ���п���ȡ���ȵ�����Ҳ����ǿ���Ŀ�ȣ�����������ࡢ�ٿ�Һ���ֲ�Ϳ�����Ƽ��ȴ�ʩ��������������Ŀ�ȣ����
����Һ����Һ�ǿ�ǻ������ϸ�����������ϸ���������������ʺ�����ȣ���ķ���������ء�
��Һ�Ŀ�ȣ������Ϊ��������֪��������������ٱ��ƻ��Ļ���������ۺ���(Sjögren�ۺ������ֳƸ����ۺ���)���ˣ�������Һ���ڼ��٣��������ٽ��������ߵij��������²��ȣ��������˵����Һ�п�ȣ���á�
A.��Һ�Ŀ�ȣ���ã���Һ�Ŀ�ȣ��ָ��Һ���������ࡢ���塢�־��͵���ϸ��������𤸽���ۺ�����������Ŀ�ȣ�������£�
a.��е������ã���������£���ǻҪ���ڴ�����Һ(1��1.5L/d�����к���99%���ϵ�ˮ����˴����ġ���Ҫ��ˮ��ɵ���Һ�ڿ�ǻ�ھ������������������˻�е������ã�������ʳ���м��ϸ��������������������ڿ�ǻ���ǵ������ͬʱ����ϡ�;���ϸ���������ͷŵ���ǻ�е��ж����ʣ����л��ᣬ�Ӷ����ٶ������ƻ���
b.��ֱ�ӱ������ã���Һ�е�һЩ�ǵ���ѡ���Ե����������棬�γɻ����Ĥ��Ϊ�����ṩ��һ�������ϡ���Ĥ���������ã�ʹ����ƽ��������Ħ����ͬʱ���ܼ�������������ɢ����ֹ�����ʶ�ʧ����������ֱ�ӱ������á�
��һ���棬�����Ĥ�е�һЩ�ɷ֣��縻�����ס����ҵ��ס�ճ���ס�����ø��
GTF�ȿ���ΪһЩϸ������������壬��������Щϸ����𤸽����һЩ�ɷֿ��ڱ�һЩϸ���Ľ��λ�㣬������Щϸ����𤸽��
c.�������ã���Һ�е���̼���Ρ������κͰ�������������ά����Һ������pH�����ҿ�ֱ����ɢ����ߣ��������ϸ���������ᣬʹ����pH�������Ӷ����ٶ������ƻ���������̼��-��̼���λ���ϵΪ�����˻���ϵ�Ļ�����ռ��Һ��������64%��90%��
d.�־����ã���Һ�к���һЩ�־����ʣ����ܾ�ø�������ʡ�SIgA����Һ��������ø����Һ�����صȣ���Щ���ʶԿ�ǻϸ���ɷ���ֱ�����ã��������л��ֱ��ɱ��
�ܾ�ø(lysozyme)��ϵһ�ֵͷ���ˮ��ø������ˮ��������Ծ�ϸ�����ľ����е����ռ�������ϸ���������ض���ϸ���ܽ⡣
������(lactoferrin)����������һ�ֺ����ǵ��ף����ֵ����к�ǿ����������������ÿ�����������ܽ��2����������ͨ����ϸ��������������ϸ����������ǻ�б������������Һ���������������Ͱ�ɫ�������ϸ���������ʾ������С�
��Һ��������ø����Һ��������ø����Һ�й�������ø-��������-�������⿹��ϵͳ(SPS)����ɳɷ֡��ڹ��������������£����������ε��������̣��γ����������Ρ����������(OSCN��)��ǿ����������ʹϸ���Ǵ�л��øʧ���ֹ�Ǵ�л���Ӷ�����ϸ��������
SPS����ϵͳ��Ҫ�����������ͼ���������������������˾���������ͷ��߾�����ø���Ե�ϸ���Դ˿���ϵͳ�еֿ��ԡ�
�����ף���Һ�е���������Ҫ��SIgA��������Ϊ��һ����Ҫ�Ŀ�ȣ���ӡ�������;����Ҫ����ϸ������𤸽�йصĿ�ԭ�ɷ֣�����浰�ס�ø�Ƚ�ϣ�����ϸ��������Ķ��ӣ����پ����γɣ�����ϸ����ʹ����������Һ�����ų�������ϸ���Ĵ�л���Ӱ�������Ͷ��ǵĺϳɡ�
��Һ�����أ���SIgA�⣬��Һ�л�����һЩ������������ʣ���𤵰�ף�������ϸ����ʹ����ʧȥ�������𤸽������������Һ���ų���
e.�ٿ����ã���Һ�й����͵ĸơ������ȿ�����ͨ��������ɢ�����������ߣ��ٽ����ȳ������ʵij��죬ά��������������Լ���������ȣ���ٿ��������ʵĿ����ԡ�
������������Һͨ�����е��ࡢ���塢�ٿ��־�������Ӱ����ߵ�����ϸ����ɼ������ʴ�л��ͬʱ�ٽ����ʵ��ٿ���ǿ���Ŀ�ȣ����
B.Ӱ����Һ��ȣ�������أ���Һ��ȣ���Ĺ�ϵ�Ǻܸ��ӵġ���Һ�Ŀ�ȣ���������١��ɷ֡�pH������أ����ܶ����ض���Ӱ����Һ�����ٺͳɷ֣��羫�������ء��ڷ��ڡ�ҩ�ʳ����䡢�Ա��ȫ�������ȡ�������Һ�Ŀ�ȣ�����������Խ���������ǿ�����ڷ��Խ���������Һ��ȣ����ֻ����ȣ����������̬����-�������з������ò�����Ч�ط�ȣ�����ԣ����ߵ�λ�á����䡢��ȡ������ڶ��ǵ����ʺ���������������йص����ؾ���Ӱ����Һ�Ŀ�ȣ���á����ᡢϡ������ˮ�����Զ����ٵľ������Դ���Һ��ȣ������������������俹ȣ���á�
�ܵ���˵�������Ŀ�ȣ����Ҫ�����ڿ�ǻ�ֲ�����������Һ����ȫ��������������ò���ֱ�ӵģ�Ҳ���Ǿ����Եģ�����ͨ��Ӱ��������Һ�Ŀ�ȣ�������Ӱ��ȣ���ķ�����չ�����ȳ�ǰ����ҪӰ�����Ľṹ���ɷ֣����ȳ�����ҪӰ����Һ���ʺ��������ԣ�����������Ϊ��ȣ���ķ�����Ҫԭ���Ǿֲ��ģ��������ض�ȣ���ķ�������������ã�Ҳ����˵����������Ϊ�����µIJ��䡣
(4)ʱ�䣺�κμ����ķ�����չ���̶�����ʱ�����أ�����ȣ�����Ⱦ��������壬��ȣ���ķ�����Ҫ�ܳ���ʱ�䡣�ӳ���ȣ���ٴ��ɲ��ȣ����һ����1.5��2�ꡣ���ԣ�����������3����Ҫ���أ�����ȣϸ������л����ĵ�����е���������ʹ������ȣ���ĸ߶�Σ���ԺͿ����ԣ���ȣ����������������Ҫ����ȣ������3�����ع��ɵĸ߶���ȣ������������������൱��һ��ʱ�䡣Ȼ����������ľֲ������У�3�����ز���һ�ɲ���ġ�3�������У��κ�һ�����ص����ü�������ʧ�����ᵼ�����ǹ��ɵĸ߶���ȣ�Խ��ͣ��Ӷ�ʹȣ������������ȣ����̱���������ֹͣ��
�����в�ѧ������Ҳ�ɿ�������ȣ��������ʱ�����صĴ��ڡ�
�Զ�ͯ��ȣ����ĵ�����������������dz��������ʾ����ͬ�������Ի�ȣ���ߡ�һ�������ȳ���2��4���ڻ�ȣ�ʴﶥ�㣬�Ժ����½�(ͼ3)������ܱ��������ȳ������ʼ�����ʹ����ȣ����ǿ�����ȳ���2�껼ȣ�ʲŴ�߷壬��������ȣ�����̻������¡�
(5)�����������۵Ļ����۵㣺������������ص�4�������ѷֱ�������������������������������۵Ļ����۵��ǣ�ȣ���Ǻ���ʳ��(�ر�������)�����ǻ�����������ھ���ȣ�������ã����Ͳ��ᣬ��Щ��(��Ҫ������)������ṹ�����ĵط����룬�����������ܽ��ƻ��������ġ��ڴ˹����б���߱�������Ҫ������
����ȣϸ����
��ϸ�����д�л����γ������ߵ����ʻ����������ࡣ
��ϸ���������л���²�����̬�������������ߣ�������ʹϸ�����Ͳ�������������ﵽһ����Ũ��(���ٽ�pH����)��ά���൱����ʱ�䡣
��������
2.ȣ�����������ʶ 1985��Larmas���������˹�ȥ�����ۣ�������µĿ���������ȣ���ķ������ع��Ϊ�������棺�����������ԣ���ϸ���Ļ�Ծ�ԡ������������أ�����Һ��ʳ��ڷ��ڡ��Ŵ�����ǻ�����ȶ������ǻ��������������������йص����ء�
Larmas��Ϊ�������ĸ������У�����ȣ���ĸߡ�������Ҫ�ģ��������Һ���ء���ϸ���Ļ�Ծ���У�ϸ���������𤸽����Ҫ�ģ�����Dz��ᡣ
��Ȼ��ˣ��������ѱ������ձ���ܵ����������ۻ���Larmas����Ĺ۵㣬������˵��ȣ������ʵ���Ա�����Ϊ�˸���ֽ�¶ȣ������ʵ���Ա���������ע�ȣ�����Ļ������������ߵ����ʡ������Ѿ��Ͽ�ȣ�����ھ�������һ����̬�����в��������Ǿ������ձ���ڵģ����۶�ȣ�����ߣ����Ƕ���ȣ����˵�����������������Ƿ�����ȣ���ؼ����ھ��ߵ����ʡ����ߵ������漰���¼�����������ݣ�
(1)�������ڵ�λ�ã���ȣ�ĺ÷���λ����������ȣ�IJ�λ������ĵ�϶�ѹ�����������津��ĸ�������Щ��λ�Ĺ�ͬ�ص������Σ���������绷����ͨ��ֻ��������һ�������еľ��߲ž������Ե���ȣ�����������Ű������ľ��߳�Ϊ������̬ϵ(semiclosed microecosystem)��ֻ�о߱�����һ����̬ϵ��ϸ�����п��ܳ�ʱ���(��Newbrun�����ʱ�����ص�һ���ֺ���)��������ȣ����
��ǻ���Դ��ڵ�״̬��Ϊ�̶��ġ���̶��ĺͻ�ġ���������Һ�ڵľ��ԣ���ƽ����ľ��Լ��ࡢ�յȱ���ľ���Ϊ��̶�״̬���������β�λ�ľ��������ڹ̶��ġ����̶ֹ�״̬�ľ���Ҳ������ȫ�̶�����ģ�ֻ������ȶ����ѡ�
��ˣ������İ�����̬ϵ����������ϸ�������˵�DZȽ��ȶ��ģ��������еĴ�л�Ҳ�DZȽ��ȶ��ġ�������̬ϵ���߱���������绷���ĸ��š�����Һ�ij�ˢ�����塢�־����ӡ�ˢ���ȣ���һ����ҲҪ����绷������ϸ��������л��������ʣ���Ȼ����̬ϵ�ڵ�ϸ���������棬����Ҳ��̸���Ϸ�������ȣ���ˡ�
(2)���־��߱�����н�ǿ����ȣ���������˵Ҳ���DZ����н�ǿ�IJ�����������Dz����ǵ������������ǵ�ʵ��۲죬ȣ�����߾��ߵ���ȣ���Ǵ�����ȣ�ߵġ������۲쵽ȣ�����߾����в����ļ������Զ�����ȣ�ߡ���ԭ������������ϸ������ɼ��乹�ɱ��йأ���֪��ͬ�����ϸ���������Ƿ��Ͳ������������ͬ��
(3)���־��������̬ϵ���뾭��Ƶ�������ڵ��ܵ��ǡ��ر������ǵĹ�����
�����������ʵľ��߲�����ȣ���˾�����ȣ�����ľ��߽���ȣ���ߡ�
��ȣ���ߵIJ�������������̬ʧ���Ľ������������£����������ǻ����Ǵ���ƽ�����̬״̬������̬ƽ�⡣��һƽ�ⲻ�Ǿ�ֹ����ģ���ʼ����һ��̬��ƽ�⣬����������֮�������ú������������ߵ��������ά�ֺ�Ӱ����һƽ�����Ҫ���ء����������صĸı䳬���˾�����̬ϵ�ĵ�������ʱ��ƽ�����ƣ�������̬ʧ����������ȣ���������ԣ�ʵ���ϣ�ȣ����������̬ʧ�����µļ�������ǻ�������ظı䣬������ǻ�������������������ӡ���Һ���ڼ��ٵ�ʹ���漯�۵�ϸ�����ӣ��ټ��ϴ���Ƶ�����������Ǻ�������ˮ�����������������̬ϵ�������Ա仯��ʹ�����б�����������������������������ϳ�ϸ��������ǵ�ϸ��������������Ѫ�������Τ�پ��ȵ������ܵ����ƣ��Ӷ�������ϸ������ɱȷ����ı䡣ͬʱ�����ڴ����Ͼ��ǵĺϳɣ������˾��ߵ��γɣ��Ҿ������Խ��ͣ�����������Ĵ����л������������ͣ����ʹ����pH�½�������ʯ�ѿ�����ٿ����־��ѿ����γ�ȣ��
Marsh��(1994)���������̬����˵(ecological plaque hypothesis)��Liljemark��(1996)����������Լ���(conditional disease)�Ĺ۵���֧������������
3.��ȣϸ�� �������ȣ��λϸ��������������о������в�ѧ���������۲�֤������ȣ������Ҫ��ȣ���DZ�������������������˾������߾���������ǻϸ������ȣ�����ǵ�һ��һ��ϸ�������Ƕ��ֲ��������ϸ����
(1)��ȣ��������ѧ���ԡ�����ȣ���ƣ���ȣ���ǿ�ǻ�����еij��Ӿ�������������£���������Լ䱣���ƽ��״̬������ǻ����ȣ���������ӣ�ʹ��Ⱥʧ�������γ�ȣ��������ȣ�����µ�����ѧ�������£��ٶ������𤸽����ȣ���������н�ǿ��𤸽�������γɾ��ߣ��ھ����з�����ȣ���á���ͬ��ǻϸ���������𤸽���ƺ������Dz�һ���ġ�������𤸽��ǿ��һ����ȣ��Ҳǿ���ڲ����Ժ������ԣ��й�����ȣ���о�������ȣ��Ծ��Ⱥ�������в�����Ȳ���Ծ��Ⱥ�࣬��ȣϸ�����ܽͽ�̼ˮ���������ʹ�����ѿ���ȣϸ�������к�ǿ�������ԣ������Լ�ϸ�������Ի�����������ֳ�ʹ�л��������ֻ����Щ�Ȳ����������ϸ��������ȣ���ۺϳ�ϸ���ڶ����������ǵ���������ȣ���ɲ����ǻ�ת��ø��������Ϊ����ϳɰ�����ǣ���Ҫ���Ͼ��ǣ����ܼ��پ��ߵ��γɡ���ȣ���ϳɵİ��ڶ�����ϸ��ȱ��̼ˮ������ʱ�����Խ���Ϊϸ���ṩ��������ǿ����ȣ������
(2)��Ҫ��ȣ����
�ٱ��������(streptococcus��mutans��S.mutans)�����������Ϊ����Ⱦɫ���Ե�������ǿ�ǻ��Ȼ��Ⱥ��ռ����������������е�һ�֣���ϸ�������λ����״���ɶԻ���״���У������еȣ��������������������(ͼ4)������pHΪ7.0���о�֤���þ���һ����Դ��ϸ��������1986�����ġ�����ϸ�������ֲᡱ�ڶ�������������������ݰ��ڿ�ԭ�ɷֲ�ͬ����Ѫ����(a-h)8�֣����ݾ�ϸ��DNA��������(G)�Ͱ����(C)�������Ŵ���(��-��)6��(��11)������ȣ���ձ�����Ѫ����C��Ѫ����e��f�ϳƱ��������(s.smutans)��Ϊ�Ŵ����͡�Ѫ��d��g��h���������������ΪԶԵ�������(S.sobrinus)Ϊ�Ŵ����͡���2�ֱ�������������������н�ǿ����ȣ�ԡ�


����������������ϵ�𤸽�������������ǿ����ȣ�ԣ���������ȣ������ѧ�����йء���������Ѹ�ٷ��Ͷ���̼ˮ��������������ᣬ����ʹ���������ﵽ��pH�����������ͣ�����������ǿ����pH4.5ʱ���ܼ���������������ᡣ�����������������Ϊ����ϳɰ����Ͼ��ǡ������Ǽ����ڶ��ǡ��Ͼ��ǽ鵼��ϸ����𤸽���ٽ����ߵ��γɣ��DZ��������Ҫ��ȣ�������ӡ��þ��ϳɵ�ˮ�����Ͼ��ǣ������ǣ����ڶ��ǻ�����Ϊ��л�����ṩ��������ǿ��ȣ����������������浰��֬�ױ����Ǿ���������أ���������Ĥ�еIJ�ͬ�����ϣ��ٽ��þ�𤸽�;��ߵ��γ�(ͼ5)����30����������Ⱥ���в�ѧ�����������������������ȣ���ķ���������ع�ϵ��ȣ��λ�����б������ı�������ȣ����ߡ���������������ǹڲ�ȣ��Ҳ�Ǹ���ȣ����Ҫ��ȣ����
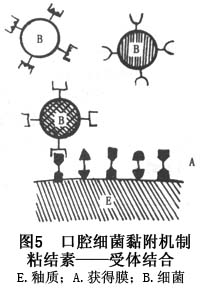
����˾�(lactobacillus)����˾��ǿ�ǻ��������Ⱥ��Ϊ�������Լ���������ר�������˾����þ��ܷ��Ͷ����ǣ���������ǿ����ʹ����pH����5.5���£������кܸߵ������������������Ƿ��ͷ�Ӧ�ɷ�Ϊ�����͡��ӷ��ͺͼ����ӷ���3�������������Һ��ȣ���г����ɷ��ִ˾���Ӧ����˾������յ���������ѹ�ȣ������ڱ�����30��60�����˾�������Ϊ����Ҫ��ȣ��������Ϊ�Ժ��ִ˾�������𤸽�������������Ϊ�����٣������շ�ƽ����ȣ�����˴˾���ȣ���е�������λ��������о�������˾����������н�ԭ��������𤸽��������������ȣ�𣬸���ȣ�����н϶������ڣ��ʶ���ѧ����Ϊ����˾����ܲ���ȣ�������ij�ʼ�²�����������ȣ���ķ�չ�������ǵ���������ȣ������ȣ��չ����ȣ��֮һ��
�۷��߾�(Actinomyces)�����߾����˿�ǻ��������������ĸ���������˿״������Ϊ����������������Է��߾�(A.viscosus)�����Ϸ��߾�(A.nacslundi)������������(A.visccsus)�����������߾�(A.odontolyticus)�����Ϸ��߾�(A.israeli)��÷�Ϸ��߾�(A.meyri)�����߾���̬�������̲�һ���з�֦�����������ϸ����ë���ë������ʡ���Է��߾��Т��ͺ͢��;�ë�������Ϸ��߾�ֻ�Т��;�ë����ë��˾���𤸽�����йء�
���߾��ܷ��Ͷ����ǣ����Բ����л��ᣬʹ����pH�½���һЩ���߾����ܺϳɰ�������ǡ��Ӿ��ǺͰ��ڶ��ǣ��ٽ�ϸ����������л�����⣬һЩ���߾������ë�������ر��Ǹ����кܸߵ��������ٽ������ߵ��γɡ����߾�������ѧ����˵���þ���������ȣ���йء�����ĿǰΪֹ�����߾���ȣ�������Ĺ�ϵ���о����Ͻ��٣��д���һ���о���Ŀǰ�ձ���Ϊ������ȣ��Ҫ��ȣ���DZ������������Է��߾��ٽ������������ֳ�ڸ��棬�Ը�������γɼ�����ȣ�ķ�����������Ҫ��Эͬ���á�
������ϸ������ǻ��������˱�����������Ѫ��������������������Һ�������������������Ǿ���������γɣ��Ǽ������������ڶ���ȣģ���о����ֳ�һ������ȣ�ԣ��������������Һ�������ȣ�Խ����ڱ��������Ѫ����������������ȣ��ȱ��ȷ��֤�ݡ�
��ǻΤ�پ�(Veillonclla)�ھ������������ӣ��ٽ������γɣ������ڸþ������ᣬ�ܴ�л������������������ᣬ�����߾���pH���á����Դ˾�Ϊ����ȣ������ϸ����
��ǻ��ɪ��(Neissreria)�����ڶ����������ϸ��֮һ������������������ɪ���ܴ�л���ᣬ�����˱���������Ȳ�����������ƽ��;���pH���ã���������Ʋ�˾��ή�;�����ȣ���ԡ�����ɪ���ɷ��Ͳ��ᣬ�ϳ�ϸ������ǣ��ܴٽ��������������������������ۣ���ѧ����Ϊ��ɪ���ھ����γɺ�ȣ�������п�����һ�����á���ˣ��þ���ȣ���Ĺ�ϵ���д���һ���о���ȷ��
4.������ �����������ݺ��������δ��ϸ���������ϸ���ͻ�����ɣ�����2/3������ϸ������������ϸ����������ֳ����л��˥������̬�������ִ���ǻȣ������ѧ��Ϊ��������ϸ�����ᣬʹ�����ѿ�ȣ���γɣ�������������ȣ��������ʼ�����ء�
(1)�����ߵķֲ������������������IJ�λ���γɵ�ʱ�䣬��ǻ���������IJ�ͬ��ṹ������ͬ�����ݾ��߲�λ�ɷ�Ϊ�⻬����ߺ��ѹ����������ࣺ�ٹ⻬���ϵľ��ߣ������ݹ⻬�����ϣ������棬ҧ

��Ĺ⻬���֣����������Ե������Ҫ���д��������������(�����)���˾���˿״����������Ե���µľ��߳����¾��ߣ����и�������ר�����������������ѹ����ߣ��������ѹ���϶�ڵľ��ߣ��ṹ�������������ң������Ǹ�������������̸˾�������ʳ������ͽ�ĸ������ѧ���о����棬�ѹ��¾ɾ�����ϸ���д������ת����˾������ơ�
(2)�������γɣ������ߵ��γ��Ǹ��ӵĶ�̬���̣�ͨ�������о�����һ����Ŀǰ���н�������˽⣬���������Ͼ��ߣ��ּ������¡�
�ٻ����Ĥ���γɣ��Ǿ����γɵ�����Ρ������Ĥ(acquiredpellicle)����Һ���ǵ�������һЩ�ɷ�ѡ����𤸽���������γɵ���ϸ��������״������Ĥ�������Ĥ����Ҫ���������������ϴ�ijɷ֣����ǵ��ף���������(���Ұ����)SIgA��SIgG��ϸ��������ø(����ø�����ǻ�ת��ø)�ȡ����⣬���д����ǣ���Ҫ��ϸ���ڡ�����Ǵ�л�����������Ǻ���ѿ�ǵȡ�
�����Ĥ���γɸı�������������ʣ�Ĥ����������һ���������ã���ֹ�������������ٽ����ٿ����⣬�����Ĥ��ijЩ���׳ɷֿ�ѡ��������ϸ�����������ߵ��γɡ�Ĥ�е�����ɳ�Ϊ���������ϸ����л����ٽ����ߵķ����ͳ��졣
��ϸ����𤸽�ͼ��ۣ������Ĥ�γɺ�ͨ�������Ĥʹ����ϸ��𤸽�����棬������������Ժ��Ǹ˾���˿״���ȡ�����𤸽���ð���ϸ�������ϵ�����ɷ�(��֬�ױ��ᡢ���Ե���)������Ĥ�е���֮��ľ����������ã������Ͼ��ǵ�𤸽���õȡ�ϸ���ι̵ظ��Ż����Ĥ֮��ϸ����ϸ�����һ��𤸽�ɲ����ۼ����ھֲ����������ɣ�����γɾ��ߡ�����ϸ��𤸽���Ƶ��о��������������ӣ��ѽ������ˮƽ��һЩ�о�����ϸ�����������𤸽�йصijɷ֣������أ���Щ�ɷֿ��Ա��ϲ���������Ĥ��������������ɷ֣����������ϼ�ͼ5�����������ϵ����۽�Բ���ؽ�����ϸ����𤸽���ƣ���������ʶ�����γɵĹ��̣�������ϸ������࣬ϸ������ɷָ��ӣ����Ĥ����ṩ�ܶ����壬���γɵ����ء�������֮��Ľ��ģʽ������ͬ��Ŀǰ������ȫ�������ˣ��ⷽ�����ʶ���д�������ʵ�����ơ�
�۾��ߵij��죺�ӻ��Ĥ�γɵ�һ������ϸ��𤸽�;ۼ������澭��2�������߳������Ρ���ʱ�����ʵ���ɢ�������������Ϊ����2���Ժ������ϸ����Ѹ�����࣬��������⣬˿״���������������ӣ�ϸ���ܶ��������Խ��ͣ������������״̬��λ������˿״����ֱ���У���դ��״�ṹ��������ϸ�����������һ����Ϊ5��7����߳��죬ϸ��������������ȶ�����ʱ����������Ҫϸ��Ϊ������ͷ��߾����˾���ͬʱ������������Τ���Ͼ�����״�˾��������������Ծ���
�����߳����80%��ˮ��20%�ǹ���ɷ֣������л��ɷ��Ե�������࣬��Ҫ����Һ�ǵ���ϸ��������ø��IgA��IgG���ܾ�ø�ȡ�������ǣ������Ͼ��ǡ������ǡ��Ӷ��Ǻ���������Ϊ���ĵͷ������ࡣ������������Ҫ�Ǹơ������κͷ��������γɵ��ٶȺͳɷ���ϸ�����࣬��Һ�������ͳɷ֣����ݵ����м�ʳ������ʵIJ�ͬ�и�����졣
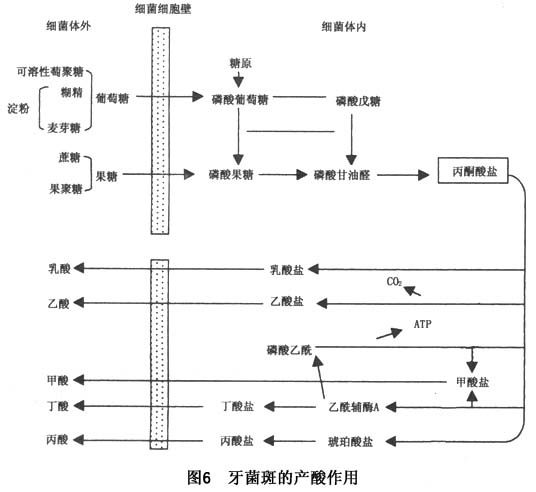
(3)���ߵ���ȣ���ã����ߵ���ȣ����������������ȣϸ���Ĵ�л�������ء���������(��Ҫ������)����ǻˮ����Ϊ���Ǻ�����ȣϸ�����ڣ����ھ�����ȱ����������Ҫ���������ͽ��Ǵ�л����������������ἰ���ᡢ���ᡢ�����(ͼ6)��ʹ����pH�����½�����pH�½����ٽ�ֵ(5.5)���¼������Ѹ���ȣ���̡�
���ڱ���������˾������߾��Ȳ��������������ڰ��������һ��л���̣������ǿ����ȣ�ԡ�
����������Ĵ�л��ȣ���ķ���������أ��������������������ܵģ�����״�ľ����в�����ɢ���������Һ�Ļ�������Ҳ���Է��ӣ���ľֲ��������ÿ���ʹpH�½����ٽ�ֵ���£�ʹ�����ѿ��γ�ȣ�𡣾�����ϸ�������İ��ڡ�����Ǵٽ���ϸ��������л�;��ߵ��γɣ���ȣ����������Ҫ���ء�
�ٴ����в�ѧ�����������ǻ�����������ָ���ߡ�������������ȣ��������Ҳ�ߡ��������У�����������߾Ϳ�����Ч��Ԥ��ȣ������ˣ�������Ϊ�����߾���ȣ������������Ҫ�����أ�û�������߾Ͳ��ᷢ��ȣ����
 ����
����
���ƣ�ȣ�Ƿ���������Ӳ��֯�ϵļ���������Ӳ��֯����������Ŀ���֯����ˣ�����һ��֯��������������Ҳ��ͬ������������֯�ļ�������������ֶΡ�ȣһ������������������������������ֹͣ��չ������ȣ��������֯ȱ��ʱ������������ע�⡣����ҽԺ�����߾�������������Ծ�����֢״��������ȣ���γɡ�����Ӳ��֯���������ܣ�һ���ƻ��㲻�����������������˹��ķ�����ѡ����ʵIJ�������ָ�����̬�빦�ܡ�
�������ķ�չ������Ľ��������ǶԿ�ǻ����Ҫ��Ҳ������ߡ�����е���²��ϡ��¼�������ӿ�֣���ȣ�����ƴ����۵�����Ҳ�ڲ��Ϸ�չ����Ӧ֤������ͬʱ����Ч��Ҳ�������Ե���ߡ�
1.ȣ������ԭ�� ��ֹ����Ľ�չ���ָ����ݵ����κ��������ܣ�����������������������������κ�����ȣ��Ӧ���صĹ�ͬԭ��Ҳ��ȣ���Ƶ�����Ŀ�ġ�
(1)dzȣ�������ڲ�������ƽ����dzȣ������ɫ��ı䣬�ʰ���״��ƺ�ɫ��̽��ֲڣ���û��ȣ���γɡ�����Ӧ�������ٿ����ƣ���ҩ�����ơ�ͬʱӦ��ȡ���ƾ��ߵĴ�ʩ���ѹ�dzȣ��Ӧ�г��������ھ�������ʱ���ʺ������ʲ������ӣ�������ֱ�ӱ�¶�ڿ�ǻ�ڣ�����ȣ����Ȼ��dz��������ȣ������Ӧͬ��ȣ���ڸ��棬������ȣ��չ�ٶȿ죬��dzȣҲӦ��ʱ��ȡ�������ơ�
(2)��ȣ����ȣʱ���γ����Ե�ȣ�������˲��ñ������dzݡ���λ����������������������γ��������⣬��������ó������ƻ������ơ�
(3)��ȣ����ȣ�Ϳɸ���������(�������Ѫ)�����ɸ���������(����������)��������ˣ��ھ�����ϸѯ�ʲ�ʷ������������Ϊ��ȣ�Ļ�����Ӧ������������������ơ�
��ȣ������������������������ɣ�����ǻ����һ�ξ��룬̽�ﶴ������ʹ�����ص���ʹʱ�����þ�����ˮ��͡��ף����������Գ�����ϳ����Ѷ���
�ڶ�������裬ȥ�������л�����ʹ���ԣ�Ϊ�������ƹ����ж�����Ĵ̼���ʹ����������ɵ�����IJ����Ա仯���Իָ������а�������(��Ӹ���)����һ���۲�����״̬��2�ܺ����Ծ����ʣ��������������ȥ�����ݷ���ϣ�������пˮ��͡��ף��������ó��
�۶����ȥ�����ʺ���༫���������ʣ�����������ǻ�ĺ�ɫ��������Ǵ���С¶��ף�̽�K���У��������
�������Ƽ����ڴ˴����и������ơ�2�ܺ��Ծ����ʣ����������������ȥ���ݷ�����¸����������пˮ��͡��ף����ó��
���������ȣ������ֱ�ӻ��Ӹ������ƺ�ԭ����֢״���أ�������Է�ʹ������������������쳣��Ӧ��˵������������֢��Ӧ�����������ơ�
2.ȣ�����Ʒ��� ȣ�����䲡��̶ȡ���λ���������估������Ȳ�ͬ����ȡ��ͬ�����Ʒ����������ؽ��ɷ�Ϊ�����ࣺһΪ�������Ʒ�����Ϊ�������ơ�
(1)�������Ʒ����������Ʒ��Dz��ò��и�����и���������֯�����Ʊ����Σ�����ͨ��ҩ�ﴦ����ʹȣֹͣ��չ�������ķ���������ҩ���Ʒ����ٿ��Ʒ���
A.10%
������Һ������ԭ����
�������뵰���ʽ�����ɵ������������ڻ�ԭ�����������γɺ�ɫ�Ļ�ԭ������ԭ�����������ʿ�϶��������С���ڣ�����ϸ���������л��������϶��С�ܣ������Ʋ�������ϸ���������ͷ�ֳ����ֹȣ���ķ�չ�����õĻ�ԭ���ж����ͷӺ�10%
��ȩ��Һ(��������)��
a.��Ӧ֤����Ҫ���ڽӽ������ڵ�������ȣ������㷺��dz�ڡ����ױ����ߣ���ʱ�Ժ�ĥ������ƽ�����ȣ����δ�γ�ȣ���ߡ�
b.ʹ�÷�����������棬��ȥ����ʳ���������¶������ĥ�������ȣ����֯��������Ե����������������������ˮ��ϴ����ʪ�����ɻ�������С����պ����ҩҺ���ڲ���Ϳ��1��2min�����û�ԭ��Ϳ�������ֺ�ɫ�����
B.75%
���������ͺ���������ԭ���������ܸı����ʽṹ����ǿ���ʵĿ������������ɴٽ��ٿ�����ͨ�����ʱ���Ŀ�϶�������ʣ��γɷ����ƺͷ���ʯ������˿����ܽ��ԣ����ػ�������ϸ��������ֹͣȣ��չ��
��Ӧ֤������ƽ�������ȣ-ȣ�ߡ�
ʹ�÷�����������桢��ʪ����ʹ��
��������ͬ����С����պ�����ڻ����������1��2min��1��/�ܣ�4��Ϊ1�Ƴ̡����ꡢ1�궨�ڸ��飬���з�չ��ʱ�������ơ�
�ٴ���Ҳ����2%
������ˮ��Һ��������ͬ��
���ٿ��Ʒ����ٿ������Ѿ��ѿ����֯�ڷ��������ʵ����³��������ҽ��нᾧ��������20���ͳ�1912�꣬Head���ȷ�����ȣ��չ���������ٿ�����ָ�����ٿ���������Һ�йء��������������ݶ�ȣ��Ϯ��һ�ַ���������Ӧ���ٿ�ͨ���˹��ķ�����ã���֮Ϊ�ٿ���Ŀǰ����ѧ�߽��ٿ���Ϊ���Ƴ���ȣ��һ���ֶ������ٴ���ȡ�ýϺõ�Ч����
A.��Ӧ֤��a.����ƽ�������ʵİ��Ѱߣ��������껼��Ч�����ѣ�b.��ȣ����ǿ�Ļ��ߣ���ͷ�������з��ƵĻ��ߣ��ڸ��ۺ������ߵȣ�����Ϊ��ȣ��ҩ��
B�ٿ�Һ�䷽����ͬѧ�߱�����䷽������ͬ���������������ٿ�Һ�ɷ��б��뺬�з�������Ρ������Ρ�����һ�ָ�����ֵĿ�Һ�����ȵ�����������Ŀ�Һ����Ч�����á������ͷ�������ƺ��ǻ����ͻ��ڸ�֢�Ļ���Ч�������ԣ���Ϊ���ָ�����ֵĿ�Һ���ṩ�ơ������ӣ����ֲ�����Һ�����ٶ�ʹ�������Ӳ����ȱ�ݡ�
Cʹ�÷��������������Ƶ�ҩҺ��ͬ���е���Ϳ�������е��ú�������
a.Ϳ������������棬ȥ�����ߣ���¶��������С����մҩҺ�ڻ���Ϳ��3��5min��1��/d��ÿ��Ϊ1�Ƴ̣�3��6���¸���1�Ρ��粡���з�չ����Ӧ���鴦����
b.��������ÿ��3�ͺ�ˢ�������ڣ���ȥʳ�����������Һ1�ڣ�����ǻ���������ݾ��ܽ���ҩҺΪ�ȣ�����3��5min���������Сʱ�ڲ��ý�ʳ����ˮ������ȣ�ߣ�Ӧ����ʹ�ã�ֱ������������Ϊֹ��
�ڽ��з���������ͬʱ�����뱣�ֿ�ǻ���������ƾ��ߣ�������ʳ��������������Ʋ����յ����õ�Ч����
(2)�������ƣ�ȣһ��ʹ����Ӳ��֯ȱ���γ�ȣ�����ͱ������������Ƶķ�������ֹȣ�ķ�չ���ָ����ݹ��е���̬���ܡ���������������ȣ���Ҳ������Ҫ�ķ������������ư������������ơ�Ƕ�弰�����ȷ����������ҹ�Ŀǰ��ǻҽѧѧ�ƻ��֣�Ƕ�弰����������ǻ���ο��������ݡ��ڴ˽����۳������ƣ�����������
����������������ͨ�������и�ķ��������ȣ����������֯���������Ʊ��ɹ涨����״��ν֮�Ѷ�(Cavity)��ѡ���ʵ��IJ��ϳ����Ѷ����Իָ����ݵ���̬���ܡ�
����������2����������һ�Ƕ����Ʊ�����Ѷ��Ʊ��������Ѷ������Ƴ�������
���Ѷ��Ʊ���ȥ�������ϵIJ�����֯����Ҫ���Ʊ��ɹ涨����״����֮�Ѷ��Ʊ�����Ʊ��������ڱ�������������֯�Ͻ��������������˳���Ϊ��������ơ���
�Ѷ���ȣ�����������Ʊ��γɵĶ��Ρ��Ѷ�����ȣ����֯����һ����״�����������Ϻɻָ����ݵ����Σ����ܳ��������ľ�ѹ����
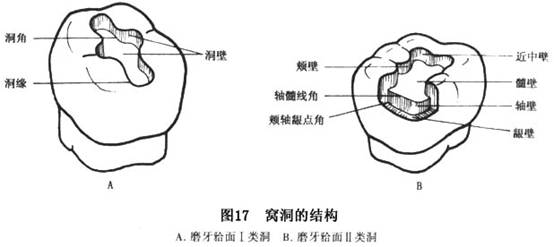
A.�Ѷ��Ľṹ�����ƣ�
a.�Ѷ��Ľṹ���Ѷ����ɶ���(Wall)������(angle)�Ͷ�Ե(margin)���ɡ�(ͼ17)
���ڣ����Ѷ����ڲ�ڡ��������������ڵ�������������λ�����ıڳ���ڣ�λ�ڽ�����ıڳƽ��бڣ��������ᴹֱ����������ıڳ���ڡ���������ƽ�в���������ıڳ���ڡ�����������Ե�ıڳ����ڡ����ǣ�2�����ཻ���ɵĽdz��߽�(line angle)��3�����ཻ�ɵ��(point angle)�����ǵ����������ཻ�������Ƶ����ϡ��磺�����߽ǣ��������ǡ���Ե���Ѷ��ı��������ཻ��Ϊ��Ե��
b.�Ѷ������ƣ����Ѷ����ڵ������������磺λ��

����Ѷ���

�涴��λ��Զ�����漰

����Ѷ���Զ��

�涴���ȡ�����Ϊ�˼�¼���㣬����������Ӣ����ĸ�ĵ�1����ĸ��д���������磺
����Buecal SurfaceдΪB
����Lingual SurfaceдΪL

��Ocelusal SurfaceдΪO
Զ����Distal SurfaceдΪD
������Mesial SurfaceдΪM
����Labial SurfaceдΪLa
�ж�Incisal Rim��MarginдΪI
������дʱ���������(Ӣ������ĸ)д����λ�������Ϸ������磺���µ�һ��ĥ��

��dzȣ��дΪ
dzȣ�����ϵ�һ˫����������ȣ��дΪ
ȣ�����ϵ�һ������������ȣ��дΪ
��ȣ�������������ơ�
B.�Ѷ��ķ��ࣺΪ�����ƺͼ�¼����Ҫ�����Ѷ����з��࣬������ܶ࣬�ֽ��������ٴ���õķ������
a.���Ѷ���������������Ŀ���֣��ɷ�Ϊ���涴���涴�����涴��������1��������Ѷ�����

�涴�����涴�ȡ����涴������2����2������������Ѷ��������

�涴����Զ��

�涴�ȡ��˷����������գ��ٴ����á�
b.G.v.Black���෨������ȣ�������Ϸ����IJ�λ��������ݽṹ���Ѷ��Ʊ����ص������ࡣBlack���Ѷ���Ϊ���࣬��Ϊ�������ƵĻ�������������������ʾ���ֱ��֮Ϊ���ප�����ප�������ප���˷��෨��Ŀǰ�ڹ�����Ϊ��ҽѧ��㷺���á�
���ප��λ���������κ�������ѹ�����϶����ȣ�����Ʊ��Ķ������Ƣ��ප������ĥ��

�桢�����桢˫����

�漰ǰ��������ѹ�����϶���Ѷ���Ҳ�����κ����ݴ�(��)����(��)����2/3��

2/3�����Ѷ���
���ප��ĥ����˫��������ȣ�����Ʊ����Ѷ�����ʱֻ�������棬��ʱ��չ��

�棬�γ���

�渴�涴��
���ප��ǰ������ȣ��δ�漰�н�ʱ�����Ʊ����Ѷ�����ʱֻ�������棬��ʱ��չ�����档
���ප��ǰ������ȣ�����ۼ��нǣ����Ʊ����Ѷ���
���ප���κ����ݴ�(��)����(��)�棬����1/3��ȣ�����Ʊ����Ѷ���
�˷�����������ٴ����������������в��㡣�磬ĥ��������ѹ���ȣ�����ۼ�

�棬������Ӧ�����ප�����Ʊ��Ѷ�ʱ��Ӧ�Ʊ��ɸ��涴�������ප���Ʊ�����������
���⣬���ű�����е�ͳ�����ϵIJ��Ϸ�չ���������Ƶķ�Χ������������������Black�Ķ��η�����������䡣�磺λ�ں��������ǰ���ж˵��Ѷ����Ƣ��ප��Ҳ���˽�����������dz������Ѷ�����Ϊ���ප������Щ�������ݣ�����ѧ�������һ��Ӧ�ú��١��й��Ѷ�����ķ�������Ȼ�д���һ���о���
C.�Ѷ��Ʊ�����������ѧ�������Ѷ�Ԥ���ͳ��������������������֯�������Ͻ�����������ˣ�������֪���������֯������ѧ���ܣ������Ʋ��������У������ϸ�����һЩԭ���������ﵽ�ָ��������κ��������ܵ�Ŀ�ġ������������Ƶ�ʧ�ܡ�
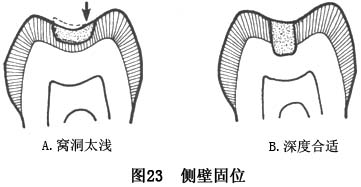
a.�����ʣ����������ڵ�����棬�������ڿ̶���ߡ���Ӳ����֯�����Գ��ܴܺ�ľ�ѹ����������û��ϸ������Ѫ�ܡ������ʵ��ڲ㣬���Ի�����������ʵ�Ӫ��������һ��ʧȥ�����ʵ�֧�ֱ��Ϊ���Ի�����ԣ���ô������ڳ��ܾ�ѹ��ʱ�������ѡ���ˣ����Ѷ�Ԥ��ʱ������ں�����⣬���������ھ�Ӧ�����������������ķ���ƽ�У����γ����ԣ���ó������ʹ������ʱ�������ѣ���������ʧ�ܡ�
b.���������ʸ�����(pulpodentinal complex)�����������������̥�����ϡ����ʽṹ���Լ������������ϣ��������еĹ�ϵ������˵������������ϸ��������������ղ����������Χ�Ŀ��֣����ű�����������á��ִ���ǻҽѧר�������ŰѶ��ߺϲ�������֮Ϊ���������ʸ����壬�����������������(pulpo-dentinal organ)��������һ���д�л�ио��Ļ�����֯��������Ӳ��֯�Ͻ��б��������ɻ��������ɴ̼��������ߴ������ʻ���ʹ��ʹ���跢�����ز��ȵIJ����仯�����ߣ�����Ѫ�ܳ�Ѫ����Ѫ����������ϸ���������ң����ܺ��ָ�����������ɲ������������֢�������軵������ˣ���ȣ���Ƶ�ȫ�������У���Ҫ�ر�ע�Ᵽ�����裬���̼����ٵ���С�ȡ�
c.������С�ܽ���˹ܾ��֣�С��ֱ��3��4��m�����ҵ�λ�����С����Ŀ�࣬3��7.5��/mm2���������ʶ�С��ϸ��ֱ��ԼΪ1��m����λ�����С����ĿҲ�٣�Լ1.5����/mm2����ˣ�ȣ��Խ����Ʋ�������������Ĵ̼�Խ����Խʹ�࣬���Բ���ӦԽ���ᡣ
d.����ǻ��̬�������������ƣ�����������¾��и߶�����ǣ��ڿ������λ�ƽ������ʱ���мǴ���̬�ص㣬�Է�����Ǵ�����衣
e.����仯�����˵�һ���У�������������������ݱ��治�ϱ�ĥ�ģ���ǻ���������������ʵ����ɶ�ʹ��ǻ�ݻ�����С��ͬʱ��ǻ��ϸ���ɷ����٣���ά�ɷ������࣬������С����ϸ����ʹ���ݶԱ����Ļ�е�̼������Խ��ͣ���˲����и�Ӧע���Ѷ���ȣ����ⷢ�������δ���������������������ʹ��
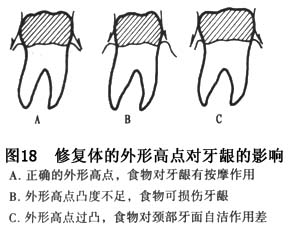
f.ÿ���������ض������Σ��������������γ����õ�ҧ�ϼ��ڽӹ�ϵ��ά��������֯�Ľ��������Ѷ�����ʱ��һ��Ҫ�ָ����ݹ��е����Ρ�����

�����������ҧ�ϴ��ˣ����ͻ����ʳ����档�������θߵ��Ȳ������������Ӵ��㣬���ʳ��Ƕ����ͬʱ��ʳ����

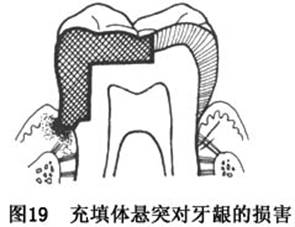
�滬�����ײ������������θߵ��ȹ���ѹ�������������������Ĥ���ˣ�ͬʱ��������������ʳ������Խࡣ���״����������γ���ͻ����̼�����ͷ�γ���֢����֮������ʱ�����ִ���������������֯�Ľ�����Ӧ�ر�ע��(ͼ18��19)��
D.�Ѷ��Ʊ��Ļ���ԭ���Ѷ��Ʊ��ĺû���ֱ�ӹ�ϵ�����Ƶijɰܡ�Ϊ����ֹȣ�ķ�չ����������֢���ָ����ݵ������빦�ܣ������ϸ���������ԭ����ȥ��ȣ����֯������ϸ����Ⱦ���������裻�Ʊ���λ�κͿ����Ρ�
a.ȥ����������ϸ����Ⱦ��ȣ�����ں��д�����ϸ�������л���ȥ�����ʼ�������ϸ����ֹͣȣ����չ�����ɷ�ֹ�Ѷ����������̷�ȣ��
ȥ�����ʵı����Ӳ����Ƕ��Ͻ����ڹ�ѧ�����¿����ı������ϸ�����ֲ㣬Ҳ���羵�������ĵ�1��ȫ��ȥ���������ٴ�����ʱ�����Ѱ���ȷ����ȻͿ��ȣʴ��֪ҺȾɫ�����Ժ�����ؽ����������ֿ�������ʹ�������ܲ����㡣�ٴ�����������ɫ��Ӳ��Ϊ������Ϊϸ�����ֲ㣬�ʵ����Ա����������ױ�ȥ����ͬʱ��Щ��������������ɫ���ɵ��Ƶ��غ�ɫ����dz���ȡ���������ɫ�����������ʣ�Ҳ��ȥ���˸��ʡ���ȣʴ��֪ҺȾɫ��֤���˱����С���֮������㡢�����գ����ٴ����á�
����ȣ��չ�������̳������������ʶ࣬ȣ���ǰ�������ѿ�������ɫ�س��ţ������ٿ����ã������±�Ӳ�������ٿ���������ɫ�����ȥ�����ʺ���Ӳ��������ɫ�أ���ʱ���ɲ��ؽ�ɫ����ȫ������
b.�������裺�������������ʸ�����Ĵ��ڣ�����ȣ����dz������ʱ�и������ʣ������������֯������ز��ȵ����ˡ���Խ�����Խ�ء���ˣ�����ʱӦ�ر�ע�Ᵽ�����裬�������ٶ�����Ĵ̼����Լ��ٲ��˵�ʹ�������֢���ø������ֻ�ĥ���������������и������ʣ���Ħ�����ȣ����������ǿ�ҵĴ̼������ȵij̶����и���е������ת�١�����������̶ȡ�����ͷ����״����С��ÿ����ĥ������ʱ�估ʩ�ڶ��ڵ�ѹ�����йأ�Ҳ��ȣ������dz�йء�����ת����������ۡ���ͷ��һ����ĥʱ�䳤���Զ���ʩ��ѹ������������ߡ���֮����������͡���Խ�������̼�Խ���������������������ɲ�ȡ���´�ʩ���������ֻ���ĥ����ʱ��һ��Ҫ����ȴװ�ã�ͨ����ˮ��ȴ��ѡ���и��з��������롣ĥ��ʱ���ü�Ъ��ĥ�����ɰ���ɢ�ȡ�ĥ��ʱ��������ǻ��ѹ����
��ȣ��ʱ����Ӧ�ر�ע�Ᵽ�����衣���ø�����ȥ��������������ֳ���еȥ��ʱ������Ҫ���ɡ�ϸ�£������������µĴ̼����ˡ�
���⣬���Ѷ���̬����ϣ�ҲӦ���ǵ��������衣�����¼�����ע�⣺
�������ٵ��и��������֯�������ɻָ��IJ���������֯���磺Ԥ������չҪ�ʶȣ�����ĥ�����е��ѹ���������ȣ����ǿ�Ļ��ߣ���������ȣ�����ѹ�ĥ��������
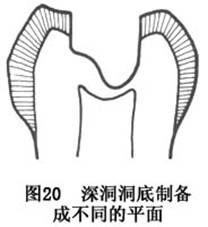
��ȣ��ʱ����������ƽ�����˼����裬�ʲ���ǿ���ƽ����ȥ������Ϊ�ޣ��ڽ��账����ԭ�ж�����״�������ϵ���γ�ƽ�Ķ���(ͼ20)��
���滼ȣʱ���Ѷ���Ƴ�̨�ף��Ա��ÿ�����(ͼ21)��
���ප��������Ƴɻ��ζ�����һƽֱ�Ķ��ף��Ա��ÿ�����(ͼ22)��
c.�Ʊ���λ�κͿ����� ��λ�Σ���ָ���������Ѷ��ڣ����е���ѹ��ʱ�������弴���ɶ�Ҳ��������Ѷ���״��
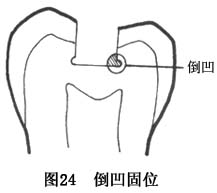
Ŀǰʹ�õ������Գ��������������֯�䣬���������ԡ������������Ѷ��ڹ�λ����Ҫ��������Ͷ���֮����ܽӴ��γɵ�Ħ�������Լ��ض����Ѷ����ζԳ����γɵĻ�е�������
��λ����4�ֻ�����ʽ��
��ڹ�λ���Ǹ��ප����������Ĺ�λ��ʽ����Ҫ���ó�������Ѷ���ڵĽ��ܽӴ����γɵ�Ħ����ȡ�ù�λ����ˣ�Ҫ���Ѷ��������㹻����ȣ�����Ӧλ���������ϡ������Ѷ����Ҫ�ƽ�У����붴�״�ֱ������Ӧƽ���γɵ�ƽ��ֱ�ĺ�״���Ρ������ɷ�ֹ������������������ת�˶�����λ(ͼ23)��
������λ���������ƻ�����ϴ�����ĥ�Ľ϶࣬������λ���������ϣ��������Ȼ��dz����ڹ�λ�����㣬��ӵ�����λ���������ڲ��������ཻ���߽Ǵ����붴����ƽ�룬�����Ƴ�һ�������С����һ��Ӧ���������£����ʽϺ�IJ�λ����Ӧ�ܿ���ǣ�����Ӧ����������¶�衣�ڳ����ʹ�������һ����ͻ�뵹���ڣ���ֹ������Ӷ��׳ʴ�ֱ�����ѳ��������ӹ�λ��(ͼ24)��
�β��λ�������ڸ��涴�����һ�ֹ�λ�Ρ������ݽ���Զ�������ƻ�ʱ��һ����Ҫ��

������������β��λ�Ρ���Ϊ�Ѷ���״�����忴������β������������֮�䶴�ν�խ�����βϿ������ĩ������������������ˮƽ����

��ʱ���βϿ���������ס����ֹ�����巢��ˮƽ������λ�����䡣
�β�Ĵ�СӦ�����涴�δ�С����Ӧ���βϿ����խ����������ܹ�խ�����������㣬���������۶ϡ�̫������������(ͼ25)��
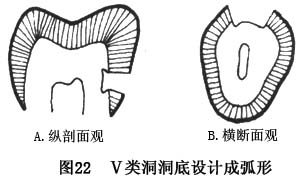
���ι�λ��Ҳ�Ǹ��涴�����õĹ�λ�Ρ����Ʊ���

�涴ʱ�����涴��ӦΪ�������

������Ρ���ֹ��������

�洹ֱ�ѳ������εĵ�Ϊ���ڣ�������ס����Ŀ���ӦΪ1��1.5mm��
�������ֹ�λ��ȡ�ù�λ��Ӧ����ȣ��λ�á���Χ��������ϵ����ࡢȫ��

��ϵ�������ۺϿ��ǡ�
�����Σ���ָ�������������֯�ڳе���ѹ��ʱ�������ѵ��Ѷ���״��
���������Ʋ��ã��Ѷ�������е���ѹ��ʱ������Ӧ�����У�����һ��ʱ��������������֯���ܳ������ƣ�����۶��������䣬���³������Ƶ�ʧ�ܡ�Ҫȡ�����õĹ�λ�Σ�Ӧ�������¼��㣺
�Ѷ���������ӦΪԲ�۵����ߣ���Ӧ���ּ�ǡ�����Բ�۵�ת�ǿ��Լ���Ӧ�����У������������������ת�Ǵ��۶�(ͼ26)��
�Ѷ��������ʱ��Ӧ������������������ͱ�Ե�գ�����Щ�ṹ��ʵ�������и�������֯ʱӦ�������ü���ա�
ȥ��������(����)���ڳ������ʵ�ͬʱ��Ӧ��������������������֯������������ʱ��Ӧȥ���������·�������������֧�֣���������������ʶ��ѱ��ѣ���ɳ������붴Ե���ܺϣ��պ����̷�ȣ��
�Ѷ�������һ������ȣ���ʹ���������㹻�ĺ�������ܾ�ѹ�������������̫���������������鲢���䡣�ɼ����Ѷ�����һ����ȣ���������λҲ�����ڿ�����
���������Ѷ�������������ϻ�еǿ�ȵ���߶��������٣�ĿǰҪ���Ѷ�������������ʽ���0.2��0.3mm���ɡ���ȣ���ƻ���������ȣ���ȥ�����ʺ��õ�ײ��ϵ��ʱ������������Ӧ����������ȵĿռ䣬�Ա�֤����������㹻�ĺ�ȡ�
�Ƴɺ�״���Σ�����ƽ������ֱ�������ڱ˴�ƽ�в��붴�״�ֱ���о��������綴�ںͶ��������ɻ�״��������������ʱ����������ѹ�����״�����������ɾ��ȷֲ��ڶ��ס�ͬʱ��������ĺ�Ȼ���һ�£����ܳ��ܾ�ѹ���������۶�(ͼ27)���ɼ���״���β���������λ��Ҳ�����ڿ�����
�Ѷ��ĵ㡢�߽��������Բ�۶������������������������о����������ĵ��߽�������������������Ӧ����������Щ��λ���ɵ��¶������ѡ���ˣ��ִ��۵���Ϊ���㡢�߽��������Բ�۶������������봫ͳ�۵������(ͼ28)��
���⣬���涴�������߽�ҲӦԲ�ۡ���ֹ����������߽ǣ��Գ������γ�Ш���������������۶�(ͼ29)��
����(����)Ӧ���㹻�Ŀ��ȣ���Ӧ��һƽ�档��֧�ֳ�������ܾ���������խ��֧�������㣬�����������������βϿ���۶ϡ����������״��衣
���Ŀ��ȣ���ͬ���ݾ���Ӳ��֯��Ȳ�ͬ���б𣬿ɸ��ݾ���������Ʊ���1��1.5mm����
�βϿ���Ŀ���Ӧ�ʶȡ���խ��������忹�����㣬���������۶ϡ�̫����ĥ��������֯�࣬ʹ���ݵĿ�����ǿ���½���һ��˵�����βϿ���Ŀ����Լ������1/4��1/3Ϊ�ˡ�
�βϿ��λ�ã�Ӧλ��

�涴���Ϸ�������Ӧλ�����涴�ڡ��Է����������βϿ���۶�(ͼ30)��
�Ѷ��ı�Ե��Ӧ�γɶ�б�棬���������Ͻ������ڶ���Ե�γɷɱߣ����������۶ϣ���Ե���ܺϣ��վ��γɼ̷�ȣ��
�Ѷ�Ԥ����ʣ���������֯���б��ں����������⣬Ӧ��ĥ�Խ��߶ȣ�����ҧ�ϸ�������ֹ�������ѡ�
���������������λ�κͿ�������ʱ�DZ˴���صġ��磺�Ѷ�����Ȳ��㣬������ڹ�λ������ҳ�����ĺ�ȱ����е������������顢���䣬��̸���Ϲ�λ�ˡ�ͬʱ�����������Լ�ġ���Ϊ�Ѷ����ˣ�������Ĺ�λ�ã�����ĥ��������̫֯�࣬���������Ŀ�����������ˣ�����ʱҪ�ۺϿ��dz������������֯����������ƴ����������ʶȡ�
E.�Ѷ�Ԥ���Ļ������裺
a.���ڻ����ȣ����Ϊ�˽�ȣ����Χ����ȣ��Ա���ȷ����Ѷ����Σ�ҲΪ�˱��ڱ���ʱ��������������Ҫ���Ƚ�ȣ��¶����Ұ�ڡ�����ȣ����λ�á���̬�Ȳ�ͬ�����ȡ��ͬ�ķ�ʽ���磺λ��

���(��)����(��)�����ȣ�������ڿ���ʱ����е�����롣����DZ����ȣ��������ȣ�����轫��������ʹȣ����ֱ�¶����ȣ��λ�����棬δ�ƻ���Ե��ʱ������ĥ���ٲ��ֽ���������֯�Ա�¶����������ǰ������ȣ���������࣬��Ӧ�Ӵ�����룬�ɱ�������������Ե�գ�����������������(��)�࣬Ӧ����(��)���������������Ĵ����������ۡ��ں�����Ӧ��

����룬ĥ����Ե�գ�����ȣ������ȣ��������Ӵ������½����������ĥ����ȣͬһˮƽ�ļ�(��)�����������������Ӽ�����������ȣ�����������Ա�������Ľ���������֯��ͬʱҲ���ƻ��Ӵ��㡣
���ڻ����ȣ������ʹ�����ꡣ
b.ȥ�����ʣ���Բ��ȥ��ȣ���ڵĸ��ʣ�ֱ����¶�����������ʺ������ʡ�ȥ�����ʵı������Ѷ�Ԥ���Ļ���ԭ������ȣ��ȥ��������ʱ��Ϊ���ٶ�����Ĵ̼��������ֳ��ڳ�ȥ��������Ӧ���ɣ���������ǻ��ѹ��
��Щ��ȣ����������ǻ�����ָ����ѱ�������������Ǵ���������������������ȫ������������¶���Σ�ա����ⲿ�ָ��ʵĴ�����Ŀǰ��2�ֹ۵㣬һ�ֹ۵���Ϊ��Ӧ��ѭȣ����ԭ������ȫ����������ʹ��¶���裬Ҳ���ܹ�Ϣ����Ϊ�д港�ʶԻ�����������������������ף����պ��γɼ̷�ȣ�����³������Ƶ�ʧ�ܡ���һ�ֹ۵���Ϊ����ȥ�����������ʶ��������豩¶��������е���������裬���������������Ⱦ�Ļ��ᡣ���о���Ϊ�����ָ����ѱ�ȥ�������״���ʹ��������ϸ�������Ѷ��������������ܳ�������Ѳ�����ϸ����������ʹ������������һ��ʱ���Ҳ��ʧȥ�����������������Ϊ���Խ���Ǵ����������ʣ�������ȫ����������������������¶�衣������
�������Ƽ����Ƕ��ף��յ������γ����������ʣ�����ʹ�����������ٿ���3��6���º����ж���ȥ�������ڼ䣬Ӧע��۲����跴Ӧ�����������֢״��Ӧ��ʱ������
c.��Ʋ��Ʊ����Σ�ʹ��߱���λ�Ϳ�����Ҫ����ȣ���ķ�Χ�����ۼ�������������Ѷ������Ρ��Ѷ����μ���Ե��������������״��Ҳ�dz����������潻�ӵı�Ե���Ѷ��Ķ�ԵӦλ�ڽ�����������֯�ϡ�Ӧ��ע�⣬�ڳ������ʵ�ǰ���£��������ٵ��и��������֯���ر���Ҫ����������������ա��Ѷ��Ķ�Ե��ӦΪһԲ�����ߡ�
d.��顢����������Ѷ��������Ѷ�Ԥ����ԭ��ȫ�����Ѷ������Ρ���С����ȡ��㡢�߽ǡ����ڡ���Ե�����Ȳ�λ�Ƿ����Ҫ������Ƿȱ��Ӧ��һ�����������Ѷ���ϴ�ɾ�������Ķ��ף����ü���̽����ϸ̽�飬����С¶��ף���һ���ж�����״̬������飬һ�кϸ����Ѷ�Ԥ����ɣ������Ѷ����
F.�������Ͻ����ĸ��ප���Ʊ�Ҫ�㣺
a.���ප�Ʊ�Ҫ�㣺���ප����ǵ��涴��Ӧ�Ʊ��ɱ��ĺ�״���Ρ�������ƽ�����ֱ���㡢�߽�������Բ�ۡ��˴�ƽ�еIJ�ھ��붴�״�ֱ���Ѷ��ij������������پ�����1.5mm����������ܳ��������ľ�ѹ����
���ȥ�����ʺ���ijһ�����ر�����������Ϊ��ȥƽ�����ף���Ӧ�ھ��������ʽ�0.2��0.3mm����ȱ�һƽ�棬������ƽ����ȵط����õ�ײ����������Ԥ������ƽ����ƽ�룬��Ϊ�Ѷ��Ķ��ס�
����һ˫������

���������б������Ӧ�Ƴ���

��ƽ�У�Ҳ���������б������������ˮƽ��������ȣ����ʱ�������״��衣���Ӧ�붴�״�ֱ������Ӧ��ˮƽ�洹ֱ(ͼ31)��
˫������ĥ��

�棬��2����϶���ѹ�������ȣ�𣬵��������ʺ����Ѷ���Ľ��������ʼ������1mmʱ����Ӧ����С�����Ӻϲ���1���������������������̫���������������۶ϡ������ʼ������1mm����ɷֱ𱸳�2��С����
���ĥ���������ĥ���ļյ�϶�ڷ���ȣ�����������ۼ�

��ʱ��������Ƴɸ��涴����ʱӦ��

�涴�Ƴ��β���ա���ප�Ľ�Զ�п��Ȳ�ӦС��1.5mm��Ϊ�˱������裬ҲӦ�Ʊ������ڡ���ں���ڣ��ʽ���״��
b.���ප�Ʊ���Ҫ�㣺���ප�������ں��������ȣ�����Ʊ��ɵĶ��Ρ���ȣ������

���Ե�ս�Զ��ȣ����������ȱʧ�������㹻�Ŀռ�������е���룬�������汸�ɵ��涴������Ӧ����������ƽ�У�����ԼΪ1.5mm��ȥ�����ʺ��糬������ȣ����õ�ײ��ϵ�ƽ������֮�⣬��Ҫ�Ʊ��ɸ��涴��
��������ȣ�ƻ��˽Ӵ��㣬����

���Ե���Ƿ����ۼ�����Ӧ�Ʊ�����

���涴��������������

���Ե�մ���������ȣ�����������ڣ���Բ����ڳ�ȣ���ڸ��ʳ��������������ƻ���������

���β�Ρ�
���涴������Ϊ����(ͼ32)�����ε��µ�Ϊ����(����)����ȥ�����ʺ�λ�ڽ�����������֯�ϣ����ڳ�ˮƽ�����Զ�п���ӦΪ1��1.5mm���ա�����Ӧ������չ��λ���Խ������ա������������注������ʹ���ں���������һ�¡��ա���������������ľ����Դ��ڴ�

���ľ��룬�ʴ�����۳����Σ��ɷ�ֹ��������

����λ�����涴��Ϊ��ڣ�ȥ�����ʺ�����ڲ�ƽ�����õ�ײ��ϵ�ƽ��

�涴Ӧ�Ƴ��β��(ͼ33)���β�Ĵ�С�������ƻ��Ĵ�С��Ӧ���βϿ��λ�ڼա������֮�䣬������Լ��������1/4��1/3Ϊ�ˡ��β�ڲ�ͬ����λ�ֱ�λ�������ѡ������Ѻ�Զ�����ڣ��Բ��ƻ�б�պͺ���Ϊԭ���β����ȡ����ס���ڼ����߽ǵ��Ʊ�Ҫ���ͬ���ප���Ʊ��β�ø���������������

����չ���γ��β�������������ʵ���ȡ��������ƻ��ϴ��ʵ������β����ȣ������ɹ���Է��������衣���涴��Ϊ��ڣ�

�涴��Ϊ��ڣ��������ֱ���ཻ�������߽�ӦΪһƽֱ��ֱ�ߣ����߽�ҲӦԲ�ۣ�������������������
�综���Ľ���Զ�����������ȣ������Ӧ�Ƴɽ��С�

�桢Զ�е����涴��(ͼ34)�����Ʊ��������涴��Ȼ���ø������궴��

���ѹ���չ��������Զ�ж���Ϊһ�塣�������涴���λ��
c.���ප�Ʊ�Ҫ�㣺���පλ��ǰ�������棬�����Ƴɵ��涴������Ƴɸ��涴������������������档����ǰ����Ҫ�����ۣ���Ŀǰ������ɫ���ϳ����Ҳ���������Ͻ�����ߡ����涴�������滹��������չ��ȡ����ȣ���IJ�λƫ����һ�ࡣ����������Ͻ������ǵ��������⣬���������չ��
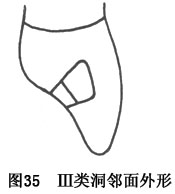
�����Ʊ����涴���������꽫ȣ����Ӧ�ı�Ե��ĥ���������ж˺�����1�������Լ���չ����ֱ�¶ȣ��������Բ����ڳ׳������ڸ��ʣ������������Ƴɴ�������������Σ��Է��������������λ(ͼ35)�������൱�ڢ��ප�����ڣ��䷽��Ӧ�뻼������ƽ�У���Զ�п���Լ1mm�����Ӧ�뻼��������ƽ�С�
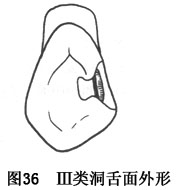
���涴Ҳ�Ƴ��β��(ͼ36)������������涴����ڴ�����������չ���γ��β������Լ1mm���β�ķ�ΧӦλ�ڻ���������1/3��λ��������ƻ���¡ͻ���в��Խ���С���1/3�����ߣ��βԶ�˲�Խ�����������ߡ��βϿ��λ�ڱ����ڲࡣ
�综������Զ�в����ȣ�������ƻ���Χ�ϴɱ�����-��-�����涴�����ƻ���Χ���ɷֱ𱸳�2�����ප��
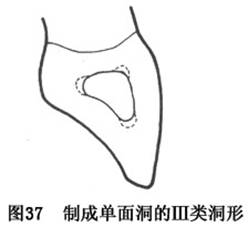
�综����������ȱʧ����е���뷽�㣬���䷶Χ��С���䴽�����������֯����һ����ȣ����Ƴɵ��涴����������ප�ĵ��涴�Ʊ�������ͬ���Ѷ�����ΪԲ�۵������Σ����1��1.5mm����Ҫʱ��Ҫ��3����Ǵ�������������ǿ��λ(ͼ37)��
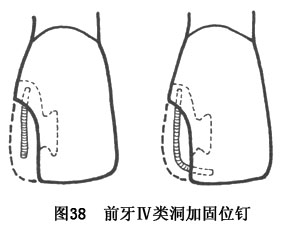
d.���ප�Ʊ�Ҫ�㣺���ප��ǰ���н��ƻ����Ʊ��Ķ��Σ�����ȱ��2�����ڣ��ʲ����γɹ�λ�κͿ����Ρ�ͨ���ڳ������ʺ���������ʣ���������֯�Ʊ���λ�Σ�ͬʱӦ�и��ӵĹ�λװ�ã��綤��λ������֧�ܹ�λ�ȡ��Ժ��ø�����֬��(ͼ38)��
e.���ප�Ʊ�Ҫ�㣺���ප�Ǵ�(��)����(��)����1/3����ȣ�����Ʊ��Ķ��Ρ����ڲ��е��������ʶԿ���Ҫ�ߣ�����Ҫ�Ʊ���λ�Ρ�
�������ʺ��Ѷ��Ʊ�������(ͼ39)����������Ե��һƽ�еĻ��Σ����������£�����ƽ����Ե��λ����Ե��

�ࡣ�бڻ�

�ڵ�λ����ȣ���ķ�Χ������Ϊ��ǿ��λ������ĥ������������֯������(

)��Ҳ�Ƴɻ��Σ������ڵĻ��߹�ͬ������Ρ��Ѷ��Ľ���Զ�б������ƻ���Χ���������ڷ���Ӧ�������ڴ���������һ�¡�
�Ʊ����ප�������������Ʊ�������Զ�ж��ڣ����������洹ֱ������ԼΪ1mm�������ڴ�����ɽ�����Զ�л���Զ���������������Եƽ�еĻ����ƶ����Ƴ����ڣ���ͬ���Ƴ���(

)�ڡ�����ʼ�������������洹ֱ���õ���ƽ�����ף�ʹ���׳������满�ȡ��µ���(ͼ40)������ʹ�����껹�ǵ��꣬��Ҫע����ʱ�ı����뷽��ʹ�������ھ������붴�״�ֱ���߽������������Բ����Ϊ��ǿ��λ�����õ������������ᡢ(��)

�߽Ǵ�������(ͼ40)��
���Ѷ��ĸ�ʪ�����������
A.�Ѷ��ĸ�ʪ��
Ŀ�ģ��������봽���ա����Ĥ�ָ���������ֹ��Һ��ѪҺ��ϸ���Ƚ����Ѷ�������Ӱ�������ϵ������Լ�������ϺͶ��ڵ��ܺϳ̶ȣ������պ��γɼ̷�ȣ��
������a.��Ƥ�ϸ�ʪ����b.����ʪ����c.��װ�����������ó�����ˮ���������ĸ�ѹ������ǻ�ڵ�Һ��������Ŀǰ�������ۺ�����̨��װ���������������ǰ����2�ָ�ʪ����ʹ�á����������Ľӿ��ϣ�����һ���Ե������Ϲܣ����������ɺ��ʵĽǶȣ�ʹ���ܶ������ڿڵ������١�
��Ƥ�ϸ�ʪ��������Ұ����������������ĸ��������������ǻ����֯����ֹ����ʱС��е�������ܺ�ʳ�ܣ�ͬʱ���ɷ�ֹҽ��֮�����Һ�Ӵ�����ֹҽԴ�Խ����Ⱦ�ȶ�����Խ�ԡ�������ʹ����Ƥ�ϲ��������ӣ�Ŀǰ���ҹ���ǻ���ٴ����������ҽԺ��δ���ô˷���
����ʪ������㡢���У����ҹ�Ŀǰ���������£�����ô˷������ַ����ǽ�����������ɴ��ֱ��Լ1cm����2��3cm�����ڻ����Ĵ�(��)�����й������������������˴�(��)�������ɴ���⣬���ڵײ�ҲӦ���ã��Ը��뻼����������Χ����Һ��ͬʱ�ſ�����ʹ��Ұ�����
��ʪ�����������Ѷ�Ԥ��������ϴ������������֮ǰ���С�
B.�Ѷ�������������Ѷ�����ҩ��Ӧ�߱���������ǿ���̼���С�����������裬������ʹ������֯��ɫ����Ӱ�������ϵ����ܣ�����ֹʹ�Ͱ������õȹ�Ч����Ŀǰ��δ�ҵ�һ��ͬʱ�߱������������ܵ��Ѷ���������
Ŀǰ���õ��Ѷ��������У�
�����ӡ�
����ݷ��������ͷӡ�ľ���͡�75%�ƾ��ȡ�
�����Ѷ��Ƿ���Ҫ������Ŀǰ�������顣���Ѷ�Ԥ�������ѳ���������������в��ɱ����������ϸ��������ϸ���;�����ȣ�����е����ã��������ų���������Щ�����Ⱦ���Է��պ����̷�ȣ������������ȷ�ġ�Ȼ���ٴ��۲�������Ѷ���ֻҪ�������ʲ��������ܳ���Ļ�����һ�㲻�����̷�ȣ���ʿ����ۣ�������������С����������ϸ���������ܳ����Ѷ���Ļ����Ѳ�����ϸ������������һ��ʱ�����ʧȥ��������������������Σ������ˣ�Ҳ�������ţ�ֻҪ�������ʣ����ؽ����Ѷ����������������DZ����պ�����̷�ȣ�Ĺؼ���
����������ȱ��������Ѷ�����ҩ����Ŀǰ�ҹ���ǻ���ٴ�������ȥ�����ʡ���ˮ��ϴ�Ѷ�����ʪ���������Ѷ�������������Ѷ�������
C.�Ѷ��ĸ���Ѷ�����������ϴ���ʪ������ڳ���ǰ�����Ѷ��ڲ�����ˮ��Ӧȥ����ʹ�Ѷ����ָ���Է�����ˮ��Ӱ�������ϵ����ܣ�ͬʱҲ��Ӱ�������Ϻ�������֯�ij�ֽӴ�������Ӱ��������ǿ�Ⱥ�λ�����ʹ�Ѷ�����Ա�֤�����������ʮ����Ҫ�ġ�
�����Ѷ������ø������ڵ�ˮ�����ɣ�Ȼ���ð�����Ƥ�����ǹ���ɣ�Ҳ���������ۺ�����̨�Ͻ���ѹ����������ǹ���ɡ���ʹ��������ǹʱҪ�ر�ע�ⴵ��ʱ��Ҫ�̣�1��2s���ɡ����о����棬ʹ��ѹ��������ǹ�����Ѷ�10s���ɼ���������ϸ������λ����������С�ܡ�˵���ϳ�ʱ��ĸ����������ɴ̼���
���Ѷ��ĵ�ͳ��
A.��ף����е�������ϵ��Ѷ���Ϊ�˱������裬����������϶�����������̼���ʹ�ö����������ܾ�Ե�IJ����̵��ڶ����ϣ���֮Ϊ��ס�
�Ե�ײ��ϵ�Ҫ��a.�����������̼������а�����ʹ�ʹٽ��������������ɵ����ã�b.�����õľ�Ե�ԣ��������磬Ҳ�������¶ȣ�c.��һ���Ļ�еǿ�ȣ��ܼ�ӳе���ѹ����
Ŀǰ���õĵ�ײ����У�
����п������ճ�̷ۡ�����пճ�̷ۡ�������ճ�̷ۡ���������ˮ��͡�ȡ��κ�һ�ֵ�ײ��϶�������������ȫ��Ҫ�ɸ����Ѷ��IJ�ͬ�����������Ե�ѡ��ͬ�ĵ�ײ��ϡ����磺a.�Ѷ�����λ��������ȫ���ȵ���1/2���������費�ܽ���̽�ﶴ������ʹ�У���������ʺײ�ƽ�����ֶ��׳���������ȣ�������ѡ������пճ�̷ۻ������ճ�̷۵�ƽ������������ȡ���ǰ�����ø�����֬���ϳ����ѡ�ò�������ˮ��͡��ף��˵�ײ����俹ѹǿ���Բ��������֬�л�ѧ�Խ�ϣ���������֬�������λ����֮��ǰ�����ܵľ�ѹ�������ô˲��ϵ���Կ�����Ҫ��b.�Ѷ�����λ�������������裬��ȥ�����ʺ��ֶ����裬Ӧѡ����
���������ڽ���Ķ��״��������̼���������ϸ���������������ʡ�����
����п������ճ�̷۸������ϣ����ܷ�̶���
�������Ƽ��������俹ѹǿ�ȵͣ����ܳ��ܼ�Ӿ�ѹ���������������������пˮ��͡�����������Ѷ���ȡ�c.�����������Ƶ����ݣ�������жϵĸ�����Ϸ������ܻ����ƺ���ܻ����ϣ�����
����п������ճ�̷۸������ϣ���ʹҩ�����ܷ�����ǻ������ڡ��˲��Ͽ�ѹǿ�ȵͣ�Ҳ������������пճ�̷۵����������Ѷ���ȣ���ʹ���θ�����������ѧҪ����ˣ�����һ�ֲ��ϵ�׳Ƶ����ף�ʹ�ö��ֲ��ϵ�׳�˫����(ͼ41)��
��ײ��Ϸ��õIJ�λ�������

�涴����ײ�����������ϣ������涴�������ײ�����������ϡ���ײ����в������ڲ�ں������ϣ��Է�����������Һ��������Χ���ַ�϶���պ�����̷�ȣ(ͼ42)��
������Ҫ����Ѷ���������״������γ�һ�����Σ����ɳ��
B.�����ȣ�����Ƶ����һ����ͨ��ʹ�ó�����ϣ���������Ʊ��õ��Ѷ��ڣ����������ָ����ݵ����Ρ����������Ӳ�̺�����ʹ���ܡ�
�������Ӧ�߱����������ܣ������ָ��������κ����������á��������Ӧ�߱��������ܣ�a.����ѧ���ܣ��������������ڴ����ڿ�ǻ�ڣ��Կ�ǻ����Ӳ��֯������ҽ���ͻ��߾��������°����»�����ͻ�����á�b.��ѧ���ܣ���ѧ�����ȶ�������Һ�в��ܽ⡢�����ԣ�����������֯�����ι̵Ļ�ѧ��ճ�ӣ������õĿ����ԣ��ڿ�ǻ�����ڽ϶�ʱ����Ӳ�̡�c.�������ܣ���еǿ�Ⱥ�����ϵ������������֯�������Ե�Ժã��������������¶ȣ�ɫ������Ⱥ�����һ��������ɫ�����⣻��ĥ�Ժã����������ƣ���X�����䡣d.�������۸���ˣ���Ϊ���Ⱥ�������ܣ����ڲ�������Ҫʱ�ܹ���ȥ��
��ʵ�ϣ���ĿǰΪֹ����û��һ�ֲ����ܴﵽ����ȫ��Ҫ�����������ſ�ѧ�����ķ�չ�������ݳ�����Ϸ���Ҳ���˺ܶ�Ľ��ʹ��¡��������Ͻ��ҵ����ƣ�������֬�ij��֣�ʹ֮�������ٴ���Ҫ�������˳�������Ч����������
������������ڿ��ڱ����ʱ�䣬�ɷ���ʱ�Գ�����Ϻ������Գ�����ϡ���ʱ�Գ�����ϼ��ڿ��ڱ���ʱ��϶̣�2�������ꡣ��
����п������ճ�̷ۣ��������ƹ�������ʱ����Ѷ����ɴ���2����1���¡�����пճ�̷����ڼ����滻�������ij��������ճ�̷���������������˺���ĸ��ǵȣ��ڿ��ڿɱ���������ҡ�����Ϊ��ʱ�Գ�����ϡ�������Ѷ��ڣ��ָ��������κ��ܵIJ��ϣ�һ�㲻�ٸ��������ڴ����ڿ�ǻ�ڣ��������Ͻ𡢸�����֬����������ˮ��͡�ȣ�����Ϊ�����Գ�����ϡ�
ÿ�ֳ�����ϣ����߱��������ܡ����ݻ�����λ���������Ǻ������Ѷ��Ĵ�С����Χ����λ����ȣ�Ҳ���ݻ��ߵ�Ҫ��ѡ��ͬ�ij�����ϡ�
(3)���ֳ������
�������Ͻ�������������Ͻ�(silver amalgam)��Ϊ�������������ȱ�������ƾõ���ʷ���ݼ��أ���ŷ����1826�꿪ʼӦ�ã����ҹ�����11�����Ѿ��������Ͻ���������ˡ���100�������ܶ�ѧ�߶ԺϽ�ijɷֺͼ��ͣ����˴������о������˺ܶ�Ľ��������Ͻ������������������ܺ����õ����������ԣ�������Ϊ�������ǻ�ٴ��㷺Ӧ�á�
A.�����Ͻ�����ܣ�
a.��ѹǿ�ȸߡ����С�������Ͻ���ȫӲ�̺����Ŀ�ѹǿ��������ʹ�õĸ��ֳ�����������ġ��ܳ��ܾ�ѹ������ĥ��
��䣺�������Ͻ�Ӳ�̺��ھ�ѹ���ºϽ�����������С�仯������������ı�Ե�����йء����С����Ե���ѻ����٣�ʹ�������붴�ڸ��ܺϡ������5��6h��������24h�������ȶ������ڴ��ڼ䣬���������ø�������
b.����ı仯�����ͺϽ���Ӳ�̹����У������ж�ʱ���������������������������͡��������ͣ�ʹ������Ͷ��ڸ����ܺϡ�
c.�����ԣ����ƺ�������Ͻ���15min�������õĿ����ԣ��ɵ��ܳ�����Ҫ�ĸ�����̬��Ӳ�̺��ĥ�⡣
d.�ܽ��Լ���ʴ�ԣ������Ͻ�������Һ�����и�ʴ�ԣ����Ͻ��е�����ͭ������������Һ�Ӵ�ʱ�����ɸ��ֽ������ʹ����������ɫ��ʧȥ����ʴ�IJ������������С�ܣ�ʹ���ڱ�ɫ��ĥ�������ı��棬�ɼ��ٸ�ʴ����IJ�����
e.ɫ�������Ͻ������ɫ������ǰ�����а����ۡ�
B.�����Ͻ�������Ӧ֤��
a.ĥ��������Ģ��ප��
b.˫�������ප��
c.����Զ�����С������Ҫ�����۵�����ǰ�����桢�����С����
d.�ֲ���ݷ��û��кͿ�����λ���Ѷ������˹������˼�����������ȱ��ij��
C.�����Ͻ�ĵ��ƣ�
a.�������Ͻ�۵ĵ��Ʊ���(������)���ڸ�ͭ�Ͻ���۵ı���Ϊ1.1��1����ͭ�Ͻ���Ϊ7��8��5�����۱���ֱ��Ӱ�쵽�Ͻ�����ܡ��������࣬�̻���Ͻ��������ͼӴ�ͬʱǿ���½����������٣���Ͻ�Ŀ����Բǿ�Ⱥ�Ӳ��Ҳ�½���
b.���Ʒ��������ֹ����ƺ͵綯����2�ַ�����
�ֹ����ƣ�������Ͻ�۰��涨����������ĥɰ�������鲧�ڣ�������ĥɰ���������鲧�ڻ�תʽ��ĥ����ĥ�ٶ�Լ2Ȧ/s��ѹ��Լ1.5�K����ĥʱ��Ϊ1min���������õ������Ͻ������ɫ�����ʵ�����ϸ�壬�������õĿ����ԡ�ȡ���������Ƥ�������Լ1min���ų�������Ͻ����������ʱ����ѩ���������������
�綯���ƣ����ڶ�ʹ�õ綯�����Ͻ������������ͷ۷������������ܷ�ǵ�СͲ�ڣ���ͨ��Դ���ܱյ�СͲ������������ۻ��ȡ�ȡ���ܱ�СͲ�����õ����ƺõ������Ͻ𣬽��������Ƥ���ڣ����Լ����ӣ��������������ʹ�á��綯����ʱ����Ͻ�ۿ�����С����ͬ��ϸ�����Ͻ����10��12s���ֿ�����20��30s��Ŀǰ�������������Ͻ��ҡ�����۰�1.1��1��������װ�뽺�ң��м���Ĥ�����ֲ��ϸ���������ǰ���Ƚ���Ĥѹ�ƣ������ҷ����������������������ʹ����۳�ֻ��ȣ���ʱ����ǰ������ȡ�������ڳ�����ֵ��Ʒ������ر����������ҵ�������ʹ�÷��㡢Ч�ʸߣ������ĺϽ������ã�ͬʱ�����˹���������Ⱦ��������ҽ����Ա�Ľ�����
D.��������Ʊ��õ��Ѷ�������ϴ����ʪ��������������ɽ����ʵ��Ƶ������Ͻ�������Ѷ��ڡ���������£�
a.װ�ó���Ƭ�����涴������֮ǰ��Ӧ�Ȱ��ų���Ƭ������ȱʧ�Ķ��ڣ����������ϱ�����ѹ�������Ѷ�֮�⡣ѡ���뻼����С���ʵij���Ƭ���ó���Ƭ�н�����Ƭ�̶��ڻ����ϣ�������ȱ����Χ�������������

�涴����ѡ���С����̬������϶һ�µ�ľШ����������϶�ڣ�ľШѹ������Ƭ��ʹ����Ƭ�����ڻ������棬���ɳ��
b.���������Ͻ��µ��Ƶ������Ͻ���15��20min�ڿ����Խϴ���ˣ����������Ͻ��������������õ������Ͻ������ִ������Ѷ��ڣ�ѡ���С���ʵ������Ͻ���������������Ѷ��ڵ������Ͻ�������ѹ��ʹ�Ͻ����Ѷ����ڳ�����ϡ��ȳ�����Щ���׳������ĵط������ѵĵ������㡢�߽Ǵ������涴Ӧ�������״��ȣ��ֲ�������ѹ����������ѹ�ķ�ʽ��һ�����ʹ��������붴�ڸ��������ϵĸ��ӽ��ܣ�ͬʱ�����Խ�һ���ų��Ͻ��ڶ���Ĺ�����Щ����Ĺ����絽��������棬��ȥ���㺬�����϶�ij�����ϡ��ټ������ֱ����������Ը߳���Ե��
c.ȡ�³���Ƭ���������������̽�뽫�߳����沢�����ڳ���Ƭ�ϵ������Ͻ��ȥ��ȡ����������϶��ľШ���ɿ����μе���˿����������ȡ�£�����

��ȡ������Ƭ��ע���������塣
d.������μ�����ҧ�Ϲ�ϵ��ȡ�³���Ƭ�����ô�ų�������⻬�����ض�Ե��λ��ѹ�����Ͻ�ʹ�������붴Ե�������ϣ���

�涴������̽��ȥ�����������������ͻ���ٳ�ȥ�߳���Ե�Ķ��������Ͻ���õ�������е�̡����ʱҪע��ָ����ݵ����μ�ҧ�Ϲ�ϵ��

��Ҫ���ʵ���б�ȣ�����Ҫ���ʵ����ȣ���ʹ���������Χ����Э��һ�¡�ͬʱ��������

���

��ǰ��

������Ӧ������Ӵ���(���ߵ�)�����ʱ���������ҧ�ϣ����ݻ��ߵĸо����۲������������ޡ����㡱����ȷ��������Ӵ��㣬��Ҫʱ��������ҧ��ֽ��顣������Ӵ��㣬��Ӧȥ����ֱ���ָ�������ҧ�Ϲ�ϵ�������弴���ܸ�Ҳ���ܵͣ����������ԭ�����棬�����ҧ�ϴ��ˣ�������ͣ��;�Ч�ʣ�ͬʱʹʳ��������棬�վ��γɼ̷�ȣ��
�������ʱ��Ӧʹ�����������һ����������ϣ�һ����ڳ������ϣ��ƶ��������������������Ͻ�γ�������ʹ�����������������巽���̣�������ɳ������Ե���ڶ�Ե���γ�̨�ס�����������ʳ��վ��γɼ̷�ȣ��
e.������Ĺ⻬���⣺�����ɺ�Ӧ���������ǻ�������Ͻ����������С������ˢ��������棬��ȥ�����ڳ��������������������������Ͻ�����Ա�С������ЩӲ�ȣ����в��ܳе���ѹ������ʱ����ĥ�⡣��ѡ�ù����˴�С���ʵ������Ͻ�⻬�����ڳ�������������ƶ������Գ������Լ�ѹ����Ҳ��ߦ�⡣����ߦ���ij����壬�����⻬���������ҿɽ�һ���ų��������Ĺ������ӺϽ��ǿ�ȡ�ͬʱʹ���������Ѷ��ڸ����ܺϡ����������Ͻ��ڳ����5��6h��������24h�������ȶ�������䡱�������ܳ������ϵ��������ö�������̬�ĸı䡣��Ӧ�����ߣ��ڳ����24h�ڣ������ñ���������ݾ����ڴ��ڼ���Ҳ���˶�������������д�ĥ�⡣
�������������������ڳ����1��3���ڸ���ĥ�⡣����ʱӦѯ�ʻ��߳����ķ�Ӧ����������������ޡ����㡱���ߵ㡣������Ӧ��ĥȥ����Ȼ��ѡ�ô�С����̬���ʵ�����ĥ���꣬������������巽���ĥ�������С��Ƥ��պ����⡣�������������������������������ֲ��ױ���ʴ��
�ڸ�����֬��������������֬(compositer esin)������������Եĸ߷��Ӿۺ��T��֬���ʹ����ľ�������������T���ϻ�϶��ɡ��ʳƸ�����֬�������ڱ�ϩ���������Ϸ�չ������һ�����ͳ�����ϡ�����Ҫ�ɷֳ�����֬���ʺ��������⣬������������������������ϡ�ͼ��ȡ�
������֬��1962����Bowen�����30������������ѧ�߽����˴������о�������֬���ʡ����ϡ����ͺ̻���ʽ�ȷ��治�ϸ��£�ʹ��֬�����ܲ��ϸĽ�����ߡ��ò��Ͼ��нϸߵ�ǿ�Ⱥ�Ӳ�ȣ�������ϵ��С����Щ���ʽ����������Ͻ������������ɫ���ϡ����⣬��ɫ��ӽ���Ȼ�������ȶ��Ժá��ܽ�ȵ͵��ŵ㣬���ܿ�ǻ��ҽ���ͻ��ߵĻ�ӭ����ĿǰӦ��������ɫ���ϡ����ò������������֮�����磺���Խϲ���Ʊ�һ���Ķ��Σ��̻��ڼ�����������붴��֮����©���ԣ��պ��׳��̷ּ�ȣ������̼�֢״���Լ�����ĥ�����⡣��ˣ�������֬�������ϡ��̻���ʽ�����͵ȷ��涼���˺ܶ�Ľ���ʹ֮�������ٴ���Ҫ��������������һЩ������������������ȱ�����֬�������Ӽ����ij��֣�ʹ������֬��������֯�����ӣ��������˶�������֯��������ͬʱ�����˳���������Ӧ֤����֮�����ſ�ѧ�����IJ��Ϸ�չ�����������Խ����ϸĽ�����ˣ�������֬���Ͼ��й�����Ӧ��ǰ����
A.������֬�ķ��ࣺ
a.���������ϵ��������֣��ɷ�Ϊ3�ࣺ
�����������֬(macrofilled compositer esin)��ͨ���ֳ�Ϊ��ͳ��(conventional)����������Ϊ5��7.5��m�����������ȣ�����֬�к���ռ70%��80%���������ڲ�Ʒ�������Ʒ��Adaptic��clearfil-F��Concise��EB-��ȡ����ิ����֬��е���ܽϺã�����ĥ������¶�������Ħ�������䣬����ֲڣ�����ɫ��Ҳ��ʹ���߶ѻ���
��������֬(micmfilled compositer esin)����������ƽ��Ϊ0.01��0.04��m��������35%��50%(������)����70������ڵIJ�Ʒ����Isopast��Silar��Miemrestap�ȡ������Ʒɫ������Ժã��ֳƿ��⸴����֬(polishable composite resin)��������Ⱥã�������ɫ�����ۡ������������٣����е���������ܽϲ������ϵ���������������ˮ�ʾ�ƫ��
���������֬(hybrid composite resin)������Ϊ��ͳ�͵Ĵ�źͳ��͵�С�������ϻ�϶��ɡ�����������0.01��10��m�������ɴ�70%��80%(������)�������ܼ��д�ͳ�ͺͳ�������֬���ŵ㣬��е�����������봫ͳ�����ƣ���ĥ�ԡ�����ȼ������ܾ��Ϻá���ĿǰӦ����㷺��һ����֬����Ʒ��Clearfil��posterior��Post-Com��Charisma��Synergy��Solitaire�ȡ�
b.���ݹ̻���ʽ���֣��ɷ�Ϊ���ࣺ
��ѧ�̻�������֬(chemical curing compositeresin)���������������й̻�������֬�ı�����ڲ�ͬʱ��ʼ�����̻���Ӧ��һ���ڿ�ʼ���ͺ�3��10min����ɹ̻�������������ڶ̣��ٴ�������һ�����ѡ���ɫ����һ���ױ�ɫ����������֬�ۺϹ����в��ȣ��Լ��̻����в����ĵ����۳�������ɶ�����Ĵ̼������������ʱ���ױ������衣
��ѧ�̻���֬�����ڼ۸���ˣ�ʹ��ʱ�������������豸���ɹ��ٴ�ѡ��ʹ�á�
��̻�������֬(light curing composite resin)���������̻��Ϳɼ���̻����֡������̻�������֬��60���ĩ�IJ�Ʒ��ʹ�úü����֣���̻���dz0.5��1.5mm��ÿ��ʹ��ǰԤ��ʱ�䳤�����������ۺ�Ƥ���к����������̭��
Ϊ�˷���ѧ�̻��������̻���֬��ȱ�㣬70����������˿ɼ���̻�������֬�����ڲ��Ͽ��Ƴɵ���֣�ʹ��ʱ���Ӵ������ȡ�����ɣ�������裬�������㣬�����ݡ�������ڹ��պ�ſ�ʼ�ۺϣ������ٴ��г��ʱ����г�����������̻���ʹ��ʱԤ��ʱ��̣��̻���ȿɴ�3��5mm���ŵ㣬Ŀǰ��������֬�ѹ㷺Ӧ�����ٴ���
���ڹ̻��ƵĹ�ǿ�ȴ��˵��۾�����ʹ��ʱ���û�Ŀ�������⣬��֬�ھۺϺ��в����ĵ��壬��������������ס�
ÿ�����͵���֬��������ص����ܡ�Ϊ���õ������ٴ���Ҫ������ѧ�ߴӸ��������ڽ��������о������������µIJ�Ʒ�����Ƴ���
B.������֬�������Ӧ֤��
a.ǰ���Ģ��ප�����������Ӽ�����Ӧ�ã�Ҳ������ǰ�����ප������
b.ǰĥ���Ģ��ප����������Ҫ��ߵĻ���ĥ���Ģ��පҲ���ø�����֬����
c.ǰ�����������������ʷ�����ȫ(��֢)������֢���Ļ�����������������С����������ĸ��Ρ�ǰ������϶�Ĺرա�
d.��ǿ�ȵĸ�����֬�������ں������ප������
e.�ڼ��̶��Ż���������ǰ����������֬�ˡ�
C.������֬����Ķ����Ʊ��ص㣺
a.�ø�����֬����ĸ��ප�ε��Ʊ����������Ͻ������������ͬ������֬���ȴ�Ե�ߺ͵㡢�߽Ǿ�ӦԲ�ۣ���֬�������λ��
b.Ӧ���������������֯���ڲ��е�

���IJ�λ���������ʺɱ������ԡ�
c.��ϲ���������������Ѷ�����ԵӦ�Ʊ���б�档��б�������¼�����ʽ��
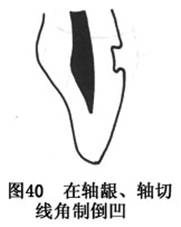
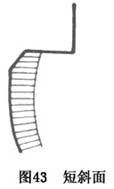
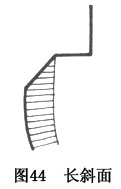
��б�棺�붴�ڳ�45�㡫70��ǣ������������ʲ����ĥȥ1/3��1/2���(ͼ43)�����Ѷ��������㹻��λ����Ϊ���ٶ�Ե��϶�����Ʊ���б�档
��б�棺�붴�ڳ�45�㡫70��ǣ�ĥ������ȫ���γɽϳ���б��(ͼ44)�����Ѷ��Ĺ�λ���ϲΪ���ӳ����������ݵĽӴ��������ǿ��λ���Ƴɳ�б�档ͬʱ��Ҳ�м��ٶ�Ե��϶�����á�
����������ʽ�Ķ�б�棬�������ڳ�����ı�Ե�γɷɱߡ���ˣ��ڳ���ѹӦ���������λ���˲��á�
����б�棺��������������2/3ĥ�ɰ��棬�γ�һ�������(ͼ45)���������֬�붴Ե���ʶԽӡ����ﵽ��ǿ��λ��Ŀ�ģ��ֿɷ�ֹ�����ɱߡ�
��б��Ŀ��ȣ�Ϊ1��2mm����Ϊȱ�ֵ�1�����ҡ��Ʊ�����б��ʱ�������ý��ɰ�����Ƴ�б�棬���ô�С���ʵ�Բ�ꡣ��б��Ļ�����ĥ��һ���ۡ�
D.������֬����IJ����뷽����
a.��ϸ��ϴ�Ʊ��õ��Ѷ���
b.�ϸ��ʪ�������Ѷ���
c.��ף�Ϊ��ֹ������֬������Ĵ̼���Ҳ��ֹ��ʴ��������ʴ��������Ĵ̼�������ʴ�ͳ���ǰ��Ӧ�ȵ�ס��ڽ���������������
�������Ƽ�����Ӹ��裬���Բ�������ˮ͡��ס���ʹ�Ѷ�������Ҳ�ò�������ˮ͡������������㡣��ǰ��������
������ճ�̷�(����̻���
������)��ס�
d.��ʴ���������ʣ�����ײ���Ӳ�̺���30%��50%������Ϳ���ڶ��ڵ��������ϼ���Ե��Ķ�б���ϣ���ʴԼ1min��������ʴ��Ϳ�ڻ������������ʱ��ϡ�
��ʴ���������ʣ���ȥ��������Ⱦ�������ʣ����������ã���ʴ��¶�����ʵ������ʣ�������֬���������ѿ�ļ�϶�ڣ���������֬�����ݵĽӴ��������ʴ��������ʱ�������ѿ������ʱ����γ�����dz���ȵķ���״�ס���֬���������ÿ����϶�ڣ����̻����Ϊ��֬ͻ�������ʽ���Ƕ����һ���������á�������������Ҫ�ǻ�е��Ƕ�ϣ�������ΪҲ�л�ѧ�����á������ԣ���ʴ�����������ǿ�ȱ���ʴǰ����9��12������ˣ���ʴճ�Ӽ������Ը�����֬������������һ����֮��Ч�ظ�����λ�ĺ÷�ʽ��
e.��ˮ��ϴ��Һ��������20��60s�������ij�ϴʱ��Ӧ��Щ��Ȼ���ÿ������ɡ�ʹ�Ѷ���ָ���ɼ�����ʴ������ֲ����İ���״�������ɫ�����ԣ�˵����δ�����ʴ������������ʴһ�Σ����ʵ��ӳ�ʱ����2��3min��Ӧע�⣬���ɵĿ�����һ�����ܺ������ۡ�
��ʴ�����������棬һ���Ϸ���Һ����Ⱦ��һ���Ӵ���Һ�������һ�㵰�ױ�Ĥ𤸽�����ʱ��棬�谭��֬��������ӡ���ˣ�Ӧ����������棬������ʴ��
f.Ϳ�������ϼ�����Сëˢ����ĭ���Ͽ飬պ���������ϼ�������Ϳ���ڵ�ײ��ϡ������ʶ��ڼ���ʴ�����������ϡ�Ȼ���ÿ������ᴵ�ȣ�ʹ֮�ɱ��㡣����20s������̻���
g.���ó���Ƭ����ǰ��������������පǰ��Ӧȡһ����֬��Ĥ����Ƭ���ٱڡ������Ѷ�����λ�ã�������Ƭ��������֮�䣬������Ӧ���������ڡ�
h.��ɫ������Ȼ�����£��ñ�ɫ���ɫ��ѡ����������ɫЭ��һ�µĸ�����֬���á�
i.���
��ѧ�̻�������֬��ĿǰӦ�ý϶����˫�����ͣ������Ѷ��Ĵ�С��ȡ�����ȷݵ�2�ֺ������ֱ���ڵ���ֽ�ϡ���δ����ǰ����ʹ2�ֺ����Ӵ����������ۺϡ����͵����ý�����Ʒ��Ӧѡ�����ϵ�����
����ʱ��Ӧ��ѹ�������ֺ���������ȣ���������20��30s����ɡ���������з�ֹ�������ݡ�
������ɺ���֬�����������������Ժá�Ӧ���������ˮ��͡�������ı�ƽ��״�����ˣ�ȡ������������һ�ප�������Ѷ��ڣ����õ�״�����ˣ�������ѹ���Ѷ��ײ����㡢�߽ǵȸ�����λ��ʹ����ĺ����Ը߳���Ե����ˮ��͡������Ѹ���������Σ�ȥ�����������ʹ��������������������һ�¡���ת��֬��Ĥ����Ƭ��ʹ֮���Dz��������棬����ָ�̶����������Ӧ��2min����ɡ�����Ӳ�̡�����֬��ʼ���Ժ��־�ֹ�����ý����������Ӱ��ۺϷ�Ӧ�������ԣ�ʹ���ϱ����ɢ�����ͳ�����Ļ�е���ܡ�2��3min������ȫӲ�̣�ȡ�³���Ƭ���ɶԳ�����������������
��̻�������֬��Ŀǰʹ�õĹ�̻�������֬Ϊ�������ͣ��Ҵ�����ע����״�İ�ɫ���У�ʹ��ʱֱ��ȡ�����������㡢�����ݣ����պ�Ѹ�ٷ����̻���Ӧ��ҽ�����нϳ�ֵ�ʱ����г�����εȲ�������ˣ���̻�������֬һ���������ܵ�����ٴ���ǻҽ���Ļ�ӭ���ܿ��ƹ㿪������ĿǰΪֹ�����������Ŀ�ǻ�������ʹ�ù�̻�������֬����ǰ������ȱ���������ݵ��������ڲ������ܲ��ϸĽ�����������õĹ�̻�������֬Ҳ�����У������ٴ��ͻ����о��IJ������룬��̻�������֬ȡ�������Ͻ�����������ȱ���Ը�����ܹ�ʵ�ֵġ�
�����̻�������֬������ˮ��͡�������ı�ƽ�����ˣ��Ӵ������ֱ��ȡ�����ĺ�����������뻯ѧ�̻���֬��ͬ����һ�ප�ڷ����Ѷ������ó���������һ�ˣ�����������ѹ���Ѷ��ĸ������䣬�������������Ѷ���ÿ������2mmΪ�ˣ����һ�㣬���չ̻�һ�㡣���һ�γ��ҲӦ��������������Σ��ָ�������̬��������֬��Ĥ����Ƭ�������棬��ָ�̶����չ̻���
����ʱ�������ٴ������ϣ�����ʱ��һ��Ϊ40s(���Բ�Ʒ˵����Ϊ)����Դλ��Ӧ�����ӽ�������ϣ������ܽӴ���Ӧ����1mm���ڵľ��롣
��������У�����2mm���ڽ�dz��С����һ�γ�������⣬��Ӧ�ֲ�����Ϊ������֬��ʹ֮�ۺϣ�Ŀǰʹ�õĿɼ��Ⲩ��һ����븴����֬2��3mm�������ڱ�����У��ۺ�Ҳ����ȫ�����������ȳ���3mm���������֬���ܾۺϣ�����ʧ�ܡ���ˣ�����2mm����Ѷ�������ִγ����ѧ�߱���(Forsten��1998)��ÿ�ι��չ̻������֬���㣬����һ����δ�ۺϵ������㣬�����Ӽ������ã���������������֬һ��̻������γ�һ�塣��ˣ�ÿ����֬�̻���Ӧ�ϸ��ֹ�������Ⱦ���Ա���ÿ��֮����õ��ӡ�
�ֲ����ֲ�̻�������ʹ���������������ȵؼ��٣��Ӷ�ʹ�������붴�ڸ����ܺϡ�
j.��

���⣺�����û�ѧ�̻����ǹ�̻�������֬����̻���Ҫ�����������������е�

��ĥ�⡣����ʯ�ֺ�ʯ��ĥ��������������ij�����ϣ�ʹ��������������֯�γ�����һ�µı�����̬����ҧ��ֽ���ҧ�������ȥ���ߵ㡣Ȼ��ֱ��ý��ɰĥ�����ɰֽƬ��������ý��ɰĥ��ɰ�����ɴֵ�ϸ˳��ʹ�á��������Ƥ�Ɑ(��)պ����ĥ�⡣
�۲�������ˮ��͡����������������ˮ��͡(glass ionomer cement)��70��������Ƶ�һ������ˮ��͡��Ҳ�Ʋ���������ˮ��͡��1986����ʱ�����֯���䶨��Ϊ����������ϩ����ˮ��͡������������ϰ���ڳ�֮Ϊ��������ˮ��͡��
A.��������ˮ��͡�����ܣ���������ˮ��ͨ͡���ɷۼ���Һ����������ɡ����������ۼ���Һ��ijɷֲ��ϸĽ���ʹ֮�нϺõİ����Ժ�X�����䣬Ҳ���Dz�Ҫ������ͷŷ����Ա�֤�䰲ȫ�ԡ�ͬʱ�������������͵IJ�������ˮ��͡�����̻���������ˮ��͡��Ҳ���ɷۼ���Һ����ɣ���Ҫ�ŵ����ӳ��˲���ʱ�䡣
��������ˮ��͡�ڷ�Һ���ͺ�5min�������̣���̻��͵����ڹ��պ�Ѹ�ٹ̻��������̵ij��ڣ����ϼ�������ˮ�ֶ����ܽ⣬��������͵IJ�������ˮ��͡���̻���Ӧ�ڳ��������Ϳ������������÷�ʿ����Ϳ�����Է�ֹˮ����ʴ��������30min������ű�ü�Ӳ�Ͳ����ܽ⡣��������ˮ��͡��������֯�����õĻ�ѧ���ӣ���ˣ��ò��϶Զ��ε�Ҫ���ϣ����Ե����������ݿ�ˮ��͡����ˮ��͡ɫ������Ȼ��ɫ�ӽ����ʰ��������Ⱥ͵�IJ������塣��������Ĵ̼�����ǿ��
����п�����ͷӺ����������Ե�������пˮ��͡����Ϊ��ȫ�����⣬��Ӳ���Ժɳ����ͷŷ������ڽ�������֯���ն�����һ���ķ�ȣ�ԡ����ܽ���(�������ݿ�ˮ��͡�������)���ŵ㡣��ˣ�Ŀǰ�ѹ㷺��������ӺͶ��ĵȷ��档
B.��������ˮ��͡�������Ӧ֤��
a.���ڢ��ප������
b.�����˸���ȣ������ȣ�ݵ�����
c.Ш״ȱ�������
d.�����ѹ���ռ���
e.��ǰ����������֬�����벣������ˮ��͡����Ӧ�ã���������ˮ��͡���Ը��������ʡ�
C.��������ˮ��͡����Ķ����Ʊ��ص㣺
a.��������ˮ��͡�����������õ����ԣ��ʶԶ���Ҫ���ϡ����۳���������ප������ȥ������Ϊ�ȡ������Ƴɺ�״���Ρ�
b.�䲻�Ʊ����ⶴ�Σ���Ӧ������Ԥ������������ˮ��͡��ǿ�ȵͣ���Ե��Ӧ��ֱ�Ƕ���������б�档
c.�ڲ��е�

���IJ�λ�����ڿɱ������ԡ�
d.Ш״ȱ��ʱ��Ӧ������Ե�ǣ�ʹ֮��ֱ�ǡ�
D.�������
a.����Ѷ�������Ƥ��պ��ʯ��ϡ��������Ш״ȱ��ı���ˢϴ�ɾ�����ȥ��������л�������ӡ�����ȣ�����ݣ�Ӧ�������ʣ���ϴ�ɾ���
b.��ʪ�������Ѷ���
c.�Խ�������Ӧ�������
���������Ա������衣
d.ʹ�ù�̻���������ˮ��͡������ǰ�����ô���������Ϳ�����ף�����20s��
e.���������ӷۺ�Һ�尴�ۣ�ҺΪ3��1���е��ơ�ʹ���������ϵ����Ͳ������Ϳ��ֽ���衣ʹ�ۼ��ִμ���Һ���ڣ�������γ�һ�������ſ飬�������ڳ������ʱ��Ӧ��1min�ڡ������ѹ����ʱ��Ӧ�ټӷۼ���ʹ�������Դ�
f.ѡ�����ϵij������������ƺõIJ�������ˮ��͡����ȡ���������Ѷ�һ��������Ѷ��ڣ�Ѹ����������ȥ����IJ��ϣ�ʹ֮���Ρ�Լ2min��ɳ����������ʹ�����屣�ָ���5��6min��Ȼ���ڳ��������Ϳ�����������磺�ɿ�֬����ʿ���͡��������֬�ȡ���ֹ����Һ��Ӱ������ӳ�������ܽ��ԡ�
g.������පʱ��Ҳ��ʹ�â��පר�ó���Ƭ���ó���Ƭ�ɸ��Ǿ���������֯���������ݵ�������һ�£��붴Ե������������ϡ���������������ʱ��ѹ������Ƭ������5��6min��ѹ�����Ķ����������ʱ��̽��ȥ���������ϳ���Ӳ�̺�ȡ�³���Ƭ���ڳ��������Ϳ����������
h.��ʹ�ù�̻��������ӳ�����Ѷ���Ϳ���Ĵ��������պ��̷����µ���ĺ�����Ѹ���������Ρ�������ǰ�����ɼ�������40s�����䷽��ͬ��̻�������֬���
i.��

���⣺�ڳ����24h���С�����ҧ�ϽӴ��IJ�λ���������ҧ�ϸߵ㣬ȥ���ߵ����ϸɰʯ�ֻ�ʯ�⣬����ɰĥ���꣬ȥ��������ϣ�����Ƥ�ֻ���Ƥ��պ����⡣
�ܶ���λ����������λ����(pin-retained restoration)��һ�ָ��ӹ�λ������ȱ�������������λ��ʽ��Ҫ�������ڶ�����ȡ�ù�λ��������Ϊ��λ�������ڶ��Ƿ������������ڣ���������ʶ���
��ȣ����Χ�㣬������֯ȱ�����أ�����Ĺ�λ��ʽ���Դﵽʹ�������λ��Ŀ�ģ����ö���λ���и�������֯�٣��ֲ��˼����裬ȴ�ܻ�ýϴ�Ĺ�λ�����ʶ���������ȱ��Ļ�������һ�����������λ�ĺ÷�ʽ��
����λ����19����50���Ӧ�����ٴ�����չ�ܿ졣70����Ժ��ֳ����˹��۹�λ����������λ�ȡ����ֹ�λ��ʽ����������Ӧ�ã�Ҳ���Ժ������ϣ����ɶ��˹ڡ���֮�����ݻ�������������ۺ����ö����ֶΣ�ʹ������������ȱ��Ļ������Ա�����Ŀǰ���ڶ���λ�����������͡����Ĺ���μ����ȸ����涼�ڽ��������о������γ�һ�ױȽϳ���Ķ���λ����ϵ��
A.����λ������Ӧ֤��
a.������֯ȱ�����أ����Կ�ʣ��������֯�γɹ�λ���ߡ�����������֯������
b.�����������Ҫ��ǿ�������ӹ̶��ߡ�
c.�������㷺ȱ�𣬲���ȡ�ù�λ�ߡ�
d.��������ȱ������ȫ�ڻ�̶��ŵĻ�����������������֯������ά��ȫ�ڹ�λ��Ҫ�����ö���λ�ķ�ʽ�Ƴ������Ͻ�ĺ���Ϊ���������ں�������ȫ�ڣ��ƶ��˹ڡ�
e.�����̶����Ļ����������ⲡ��ϴ����ƺ����ö���λ��ʽ��������������ⲡ��Ȭ�����ٿ��ǹ̶�����
�������������ʣ��������֯�������㹻�������ʺ�ȿɹ����ã��Ƕ���λ����ǰ�ᡣ
B.��λ�������ü����ͣ�
a.��λ�������ã�
���ӹ̶����ã���λ�����������Ӳ��̶���������֯�ϡ�
����

�������ã����������ҧ�����ɺܿ콫�����ݵ���λ����Χ�������ʺ�����ײ����������ϡ�ʹ

�����ȷֲ����������ݡ�
�������ʱ�������λ���ɽ����������������һ���м����������������ѵ����á�
��λ��û����ǿ�����е�������ܵ����á�����������㹻��������������λ�����ή�������ǿ�ȡ�
b.��λ�������ͣ�
�Ϲ�λ�����������ڵĹ�λ����1958��������Markley��Ʋ�Ӧ�����ٴ���óɹ����ֳ�Markley�������Ľṹ��Ӧ��ʱ����Ҫ�ضϡ�����С�ڶ�����ֱ������λʱ��������пˮ��͡�������ˮ��͡���ڶ����ڡ�
���ֶ��ھ�λʱ������Ӧ�������ᵼ�¶����������ƣ����õ���������λ���ϲ
ĥ����λ����1966����Goldstein����Ӧ�����ٴ����������ڶ���ֱ�����ô����ķ�ʽ����Ƕ�붤���ڡ����������ʵĻص��Խ�����λ��ȡ�ù�λ�����λ�������ӹ�λ����������λʱ������������ȫ��λ������λʱ����Ҫ�DzӦ������֮������Ш����ʹ���������ʲ����ѡ������������ʽ粻��1mmʱ�����ɵ����������ѡ���ˣ�Ŀǰ�Ѻ���Ӧ�á�
�Թ����ƹ�λ������λ�������������ƣ��ڶ�������תǰ����λ��1966����Going�������ٴ���70����ָĽ����Զ������ƶ����ɰ�װ�������ֻ��ϣ����Թ��Զ����ƶ��������ڶ����ھ�λ�����ж��롣�������͵Ĺ�λ�����������ڶ���ֱ�������ϵ���������ܣ�����λʱ����ת���붤�����ڶ����ڱ��Ϲ�����Ӧ�����ƣ��Ӷ��γ��������ʻص�������ĸ��ӹ�λ������ˣ���λ�������ֹ�λ������ǿ��һ�֡��ⵯӦ����������������λʱ��ͬʱ�в������Ӧ�������Ժ���Ϊ���������ײ��������Ӧ�������ɰ�װ���ֻ��ϣ���ת��λ�����贷�����������ھ�λʱ��������IJӦ������ɶ����������ѣ���λЧ���á���ĿǰӦ������һ�ֹ�λ����
3�ֹ�λ�������϶������ƣ�����ǿ��λ��Ҳ�����������黨����������֯�������������������ڸ��ֶ��Ľṹ��ͬ����λ��ʽ���죬�ٴ�Ч��Ҳ��ͬ���������ס�
C.����λ����ԭ��
a.һ����ʱ�Ѷ�Ԥ����ԭ��Ӧ��ѭ���������ʣ��������裻�γɹ�λ�κͿ����Ρ�����ȵر����д�Ľ���������֯�����ǿ����õĹ�λ�Σ���Ӧ���Ա������Լ��ٶ����ܵ�Ӧ����
b.����λ������صĻ����ͼ���������
��λ����ѡ���ڲ��γɶ��������ѵ�ǰ���£���ȡ�����Ĺ�λ��Ϊԭ����ѡ���͡�����������λ�ü�����������
���ͣ��Թ����ƶ������λ��ǿ��������㡢����λʱ�Ӧ��С�����ٲ��������������Ѷ���Ϊ��ѡ������������֯�ر����IJ�λ�����п����۶ϵ����ݣ���ѡ���ӹ�λ����Ӧ����ʹ��ĥ����λ����
���������Ŷ����ļӴ����λ��Ҳ���ӣ�����һ���ȡ�Cohene-whaledent��˾�������Թ����ƹ�λ����4�ͣ�������ͨ�ͣ�����0.69mm��ϸ�ͣ�����0.53mm��ϸ�ͣ�����0.43mm����ϸ�ͣ�����0.34mm��ѡ���ı���������ͬ��Gourley 1980�꽨�飺�����ʺ������ӦΪ������3��Ϊ��������Ҳ������Ϊ���ӹ�λ����λʱ���Զ��������ʼ�����Ӧ�������ڶ��ܵ������ʿ��Ա�Щ����������ʺ��Ӧ�Զ�����1mmΪ��(�����ڡ������0.5mm)�����Թ������ƶ���λʱ������Ӧ��С�ڸ���Ӧ�������������ʺ�ȿ�Ϊ������1.5mm(�����ڡ�����Ϊ0.75mm)��ĥ����λ����λʱ����Ҫ�Dz���Ӧ��������������Ӧ�Ϻ���������ӦΪ������2mm������ʵ�ʹ����У�Ϊ��֤��ȫ���������������ʺ�ȣ����������ʵ����ӡ�
��֮��������ѡ��Ӧ���ݻ����ľ���������Ӷ��͡���λ��ʽ��ҧ�ϵȾ���������ڱ��ֶ����ڡ���࣬���㹻�����ʺ�ȵ�ǰ���£�ѡ��ϴֵĶ����������ӹ�λ��
����λ�ã�Ӧʹ�����������ʽ������ǻ���ܱ���һ������Ϊԭ���Է����������ʽ絽����ǻ������е�����ʡ����ѡ�������������

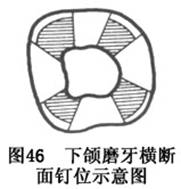
��������仯�IJ�λ��������ѧ�����о�ָ�����������ཻ��Dz�λ������������Ƿ�����λ����õIJ�λ(ͼ46)���Ŷ�ʱ��Ӧ�ܿ������µ���ǡ�ҲҪ�ܿ�����������ڵ�λ�ã��Ա�֤������ĺ�ȡ�
�������������Ӷ���������Ȼ�������ӳ�����Ĺ�λ�������ǿɼ����������ǿ�ȡ�ͬʱ�����ڶ�������С�����������ѡ���ˣ��������������ܴﵽ��λ����Ҫ�����������������ƶ�Ϊ��������ȱʧ1��������1������һ������£������4����������ʱ������ϸ�������ʺ��Ҳ�㹻���ɸ���������ʹ�������������������һЩ��
�����ö����λ��ʱ���������Ӧ����4mm��
�������Ʊ����Ʊ�����ʹ���붤����һ����ֵ���黨��������Ӧ��������Ҫ�㣺
����Ӧ��ƽ����������������ȱ��Ķ���Ϊһб�棬��Ӧ����������ƽ��������������������б������������������һ�����Ȳ����Ӱ���λ��ͬʱ����ͷ��б����������λ��
�����ķ��������ݺ�����ϴ�Ӧ����������ƽ�С��������£���⣬����ˮƽ����Ӧ����ڴ�ֱ��
�ϸ��ֹ��������Ҫʹ�ֵ�֧���ȶ���һ����ﵽ����Ҫ����ȣ�������ͷ�������������ͣת���ٴ�ת����ʹ�������黨���Ʊ���
�Ʊ�������ֹʹ�ø����꣺���Ʊ�����ʱ��ɢ�����ѡ�ʹ�ø����꣬���������������衣��ˣ��Ʊ��������黨��Ӧ��װ�������ֻ��ϡ���ֹʹ�ø������Ʊ�������
��������Ҫ�㣬�Ʊ��õĶ������ɴﵽֱ��Բ��ƽ��Ҫ���Ժ�λ������Ƕ�ϣ���������õĹ�λ��
D.����λ���IJ������裺
a.�������ȱ�����������Ѷ����Ρ�����ȵر���������֯���������õĹ�λ�Σ��������á�
b.ȥ�����ʣ����ݻ���������磺����ȱ��λ����Χ��ʣ�������ĺ�ȡ�ҧ������ȣ�ȷ����λ���Ĺ����λ�ü��ö�������
c.ƽ���Ŷ���λ��������������
d.�Ʊ�������Ӧ��ѭ�����Ʊ�Ҫ�㡣
e.����λ����λ����Ҫʱ���ɵ�ס�
f.��

���ϳ���Ƭ�����Ȧ��
g.���������Ͻ����ɫ���ϡ�����ͬǰ����
h.ȥ������Ƭ��������Ρ���

ĥ������壬�����������ͬǰ����
3.ȣ���ƹ����п��ܷ��������⼰���� ������ȣ�����У�������ϲ���ȷ��������������������������ȷ�������ݽṹ�쳣�ȣ������������֢��Ӱ����Ч����ˣ�ҽ��Ӧ�����飬ȷ����ϡ���ȷѡ�����Ʒ���������Ҫ�����ÿһ������������������������ķ������ֽ����ܷ���������ֱ��������£��Ա�����ʶ����߾��衣
(1)����裺��ָ�ڱ��������У����ڲ���������ʹ������Ӧ��ͨ��ǻ�Ļ������裬����ر�¶�˽������衣��ʱ�����Ծ�������ʹ����鶴���зۺ���ʺ�ɫС�ף�̽�K��ʹ��
�����������ԭ�����Ϊ��
A.����ǻ�Ľ�����̬������仯��֪ʶ���յIJ�����������������������������ǻ����Ǹߣ�����ʱ��Ӧ�ر�ע���Ѷ���ȡ�
B.����ȣ����չ�ٶȿ죬�������������࣬��ǻ�����������ʺ��٣��ڽ����������ڳ����������ʱ����¶�衣Ӧʹ���ڳֲ�ȥ�����������ʡ�������ȣ���������ʱ��ҲӦ�����ֳ���еȥ����
C.��ǵı��죺��������£���Ǹߣ�Լλ���������ʽ���1��2mm����������
�ڶ������Ĵ�����
A.����������Һ������Ѷ��������Ⱦ��
B.�����������Ѫ�˷ḻ����ֱ�Ӹ�������
C.�Գ����ˣ��紩���ֱ����1mm���ڣ����и�����������״���1mm��������ʱ���л����жϡ����������߱���ǰ��������ժ����������������������
D.�������ˣ���ȫ��״���ϲ��ߣ�Ӧ��������������ժ������
(2)�������ʹ���������ʹ��Ӧ������ʹ���ֵ�ʱ�䡢�������ء���ʹ���ʵ���ϸ����ԭ������Ӧ������
�ٴ����Ը���Ĥ�ף������3��4�죬�Ծ�����ҧ������ʹ�����أ���ҧʱ��ʹ�����ɼ������������������㣬��Ϊҧ�ϸߵ㣬��Ϊ��ɫ������ϣ�����ҧ��ֽ��飬����ɫ�ߵ㡣��Ϊ�ɳ������

������ȴ����Ը���Ĥ�ס���ȥ���ߵ��֢״������ʧ��
������̼�����ʹ��������������Ӳ�̺����Ծ���������ԣ�����ҧ��ʱ���д�������ʹ����ʹ�����ɼ���������������Ե������в�ͬ���������������塣��Ϊ����̼�����ʹ�����������ж���A.�ɽ�����������ȥ�����þ�Ե��ײ��ϵ���ٳ��B.���Ѷ���dz���ɽ����������廻����֬������塣
�������Ѫ��������ռ����������ȴ̼���(������硢��ˮ����ʳ���)��ʹ�����ɼ���������ã�ߵ�ﲻʹ���¶Ȳ������������һ�����ۣ���ȥ�̼����ۼ���ʧ�������Ϊ�����Ѫ������Ѷ�������ִ�֢״�������ڱ��������в��Ƚ϶࣬���Ѷ�����ҩ��̼��������¡�������������������������ע��������ȴ̼���1��2�ܺ����лָ�������Ѷ���������Ͻ����ǰ��δ����ף����������Ͻ��¶ȴ̼����¡�Ӧ��ȥ���������壬�÷ǽ������ϵ���ٳ��������Ͻ���֢״���أ���ȥ���������а�������2�ܺ�֢״��ʧ��ˮ��͡����ٳ��������Ͻ�������֬����ϳ������������Ѫ֢״�����˱������ȴ̼��⣬��������ʴ�������������Ĵ̼�����֬�ۺϹ����в��Ȼ��۳������Ĵ̼�����ˣ���������֬����ʱ���Ѷ�Ԥ����ϣ�Ӧ����
������ճ�̷ۻ�������ˮ��͡�����������ʺ�������ʴ�ͳ�����⣬��Ӧ�����֬�������붴Ե�Ƿ��ܺϣ������з�϶���̼����ɴ˽��룬�̼����衣���������Ӧ���³��ʹ��Ե�ܺϡ�
�������ף�������ջ���ռ��������ԡ��Է������ȴ̼���ʹ��һϵ��������֢״�����ɼ���������쳣���������Ϊ�����ס���Ҫԭ��Ϊ����ǰ��ϲ���ȷ����������������֢���������ﲻ��ϸ�����鲻ϸ�¶������Ϊ��ȣ�����ƹ����и��ֲ����Ĵ̼���ʹ�����������Է�������ʱ��Ӧ���������ס�����������������ƻ��ܻ����ơ�
��������ܻ����³����Է�ʹ��������֢״��������������쳣����ߵ�ﲻ�ʡ�
�����ڳ�������ԭ�����µ������Ѫ֢״�������أ�δ�账�������ɳ�Ѫ��չΪ�����ס�Ӧ���������ij̶ȣ�ѡ����Ӧ�����Ʒ�����
�ݸ������ף���������»����꣬�����и���У�ҧ���ۣ���Щ����������������Ӧ�沿���͡���ʹ���������������������ã�ߵ��ʹ�����������������������Ӧ������������Ӧ�������Ĥ���ס���ʹ��Ҳ���������ܡ���X��Ƭ�ɼ�����������裬��������·��̷�ȣ������裬����������X�������������Ϊ���Ը������ס�����ʹ����������ʱ�������Ϊ���Ը��������Է�����
���������������ԭ��A.��������·����������ף�����������ǰ��ϴ������軵���Ļ�����δ����ϸ��飬����Ϊ��ȣ�������Ʋ��������У����ִ̼����¸����ڵĸ�Ⱦ����ⷢչ���γɸ������ס�������ֿ�������ʱ�����Է�����B.��������귢���������ף������������裬������������Ϊ�����壬���ڴ����¶ȴ̼�������������������֢��������������������ס�Ҳ�������ڶ�����δ��������Ⱦ������չ���γ����������ף���չ�����軵������������Ը����ס��ֿ�������ʱ�����Է�����
��������������ʱ����Ӧ���и������ƻ������ܻ����ơ�
(3)�������������ͷ�������ף�������ȣ��������ܻ����£������������������ۣ���˱�ô����ɼ��г�Ѫ����ʱ����ˮʹ�����ɼ�����������������Ӵ���ϵ��������Ƕ����ʳ�������ͷ���ף�̽ʹ���׳�Ѫ�������������ͻ���̼�����ͷ����X��Ƭ���ɼ��ֲ��������й����ա������Ϊ�ֲ��������ס������۹������ߣ����Ϊ������ͷ�ס�
������������Ӵ��㲻�����ɳ�ȥ�ɳ�������³��ע��ָ��Ӵ��㡣�������ƻ����أ����Կ��������ָ��Ӵ����ߣ�����ȫ����������г�������ͻ������ĥ������ĥ����ĥ����ͻ�����ѣ���Ӧ��ȥ�ɳ�������³��ע�⼴��������ȥ����ͻ��ͬʱӦ�������ܵ���ϴ����ҩ������������֯��֢��
(4)�����̷�ȣ����������»����꣬�������Ե��ɫ��̽��������X��Ƭ��������Ͷ��ڼ����ܶȽ������������Ϊ�̷�ȣ��
�ٲ����̷�ȣ��ԭ��
A.����ǰ����δ��������Ⱦ������չ��
B.����ʱδȥ�����ԣ����������ѣ���Ե���ܺϡ�
C.��ײ������ڶ���ڣ����ڶ�Ե��¶�����վ�����Һ���ܽ⣬��������Χ���ַ�϶��
D.���������Ե�ķɱ�δȥ������������ѣ�Ҳ��ɱ�Ե���ܺϡ�
E.��ȣ���ԸߵĻ��ߣ�δ��Ԥ���Գ��
F.�Ѷ���Եδ�����Խ�������λ����������ʹ���߳��������ڶ�Ե��
G.���ϵ��Ʋ����������Ͻ��ں��������࣬�����Ե�������ַ�϶��
�ڴ�����������ȥ�ɳ����ȥ�����ʣ��������ԭ�����Ծ����������������Σ��ٴγ��
(5)�������ѣ�
�ٷ���ԭ��
A.�Ѷ�Ԥ��ʱ��δ��ȥ���ԣ���ȣ����Χ�������γɱ�����⣬δ���

����

���������߽ǹ���Ӧ�����У���Ե�����߲���Բ�����й���ļ⣬�俹�����㣬�������۶ϡ�
B.��������ʧȥ���������Ӫ�������ʽϴ࣬�����δ����ҧ�ϣ�������������������������������ѡ�
�ڴ������������ۺ�Ӧ��ȥ�ɳ����������������Σ�����

�����������ö���λ�����������ӹ�λ��ʽ�������漰���裬Ӧ�������輲�����������������۶���λ������̫������������ն��£�������������ӳ������Բ��ܽ����汩¶��������������Ӧ�γ���
(6)�������۶ϻ����䣺
�ٷ���ԭ��
A.�Ѷ��Ʊ�������Ҫ��
a.�Ѷ���Ȳ�����������̫�����������㡣
b.���ප���ɸ��涴ʱ���βϿ̫խ���������㣻�������߽ǹ������ڹ�խ��б��̫�����ܳ���ҧ����������ɾ�ʱ���������βϿ���۶ϡ�
c.���Ѷ�̫dz����ڹ�λ�����㣬��δ�Ʊ�������λ���׳ɵ��Σ���λ�������涴ʱ�β����Ͽ������������������ɳ������ɶ������䡣
B.���������������δ�ֲ���δ���������ѹ�뵹����ÿһ�����߽Ǵ����������·���϶̫��������δʹ��λװ�÷������ã�Ҳ��ɳ������۶ϻ����䡣
C.���ϵ��Ʋ���Ҫ���������Ͻ������࣬ʹ������ǿ�ȵͣ�������Ҳ�ᷢ���۶ϣ��������䡣
�ڴ�����������ȥ�ɳ�����������Σ����淶����Ҫ����в������������



 ���в�ѧ
���в�ѧ


 ����
����





 ��������
��������
 �ٴ�����
�ٴ�����

 ����֢
����֢
 ʵ���Ҽ��
ʵ���Ҽ��

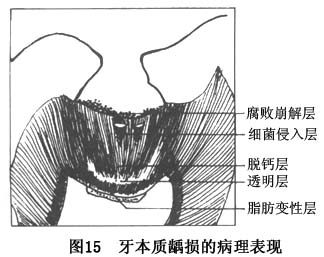

 �����������
�����������
 ���
���
 �������
�������
 ����
����







 Ԥ��
Ԥ��
 Ԥ��
Ԥ��